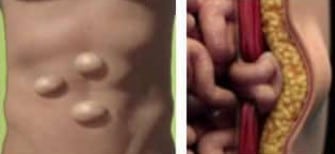
Η ομφαλοκήλη δεν “συμπεριφέρεται” ακριβώς το ίδιο σε έναν ασθενή με φυσιολογικό βάρος και σε έναν ασθενή με αυξημένο BMI. Εκεί αλλάζει ουσιαστικά η συζήτηση με τον χειρουργό: όχι τόσο στο αν υπάρχει κήλη, αλλά στο πόσο φορτίζεται το κοιλιακό τοίχωμα, πόσο αυξάνεται ο κίνδυνος επιπλοκών του τραύματος, ποια τεχνική είναι πιο λογική και πόσο προσεκτικά πρέπει να σχεδιαστεί η αποκατάσταση ώστε να μειωθεί η υποτροπή. Οι σύγχρονες οδηγίες EHS/AHS συνδέουν την παχυσαρκία με αυξημένο κίνδυνο wound complications και προτείνουν, όπου είναι εφικτό, προεγχειρητική βελτιστοποίηση με στόχο BMI κάτω από 35 πριν από εκλεκτική αποκατάσταση. Ομφαλοκήλη και παχυσαρκία – Ανάλυση

Για γενικότερη ενημέρωση σχετικά με συμπτώματα–διάγνωση–θεραπεία–κόστος της ομφαλοκήλης, μπορείτε να δείτε το αναλυτικό κείμενο στην βασική σελίδα μας,.
Αυτό έχει πρακτική σημασία και για τον ασθενή. Σε αυξημένο BMI, το ζήτημα δεν είναι μόνο η τεχνική δυσκολία στο χειρουργείο. Είναι και η επούλωση, η πίεση που δέχεται καθημερινά η αποκατάσταση από το ενδοκοιλιακό φορτίο, η συχνότερη συνύπαρξη σακχαρώδους διαβήτη ή καπνίσματος, αλλά και η πιθανότητα να χρειαστεί πιο προσεκτική επιλογή ανάμεσα σε ανοικτή, λαπαροσκοπική ή ρομποτική προσέγγιση.
BMI: Body Mass Index – Δείκτης Μάζας σώματος
Γιατί ο BMI επηρεάζει τόσο πολύ την ομφαλοκήλη
Ο αυξημένος BMI δεν είναι απλώς ένας αριθμός στο ιστορικό. Στην πράξη συχνά σημαίνει περισσότερο σπλαχνικό λίπος, αυξημένη ενδοκοιλιακή πίεση, μεγαλύτερη μηχανική φόρτιση του κοιλιακού τοιχώματος και συχνότερους παράγοντες που επιβαρύνουν την επούλωση. Αυτός είναι ένας βασικός λόγος που η παχυσαρκία συνδέεται τόσο με δημιουργία κοιλιακών κηλών όσο και με περισσότερες επιπλοκές ή υποτροπές μετά την αποκατάσταση.
Με απλά λόγια: όσο πιο “βαριά” και μεταβολικά επιβαρυμένη είναι η κοιλιά, τόσο πιο δύσκολη γίνεται η ανθεκτική αποκατάσταση. Γι’ αυτό και σε αρκετούς ασθενείς το ερώτημα δεν είναι μόνο “να χειρουργηθώ;”, αλλά “πότε ακριβώς να χειρουργηθώ και υπό ποιες προϋποθέσεις;”.
Τι αλλάζει στον κίνδυνο
Σε ασθενείς με παχυσαρκία, η ομφαλοκήλη τείνει να συνοδεύεται από μεγαλύτερο κίνδυνο προβλημάτων του τραύματος μετά την επέμβαση, κυρίως λοίμωξης, διάσπασης του τραύματος, ορομάτων και δυσκολότερης επούλωσης. Οι EHS/AHS οδηγίες τονίζουν ότι η παχυσαρκία αυξάνει τον κίνδυνο μετεγχειρητικών wound complications και γι’ αυτό συστήνουν βελτιστοποίηση πριν από εκλεκτικό χειρουργείο.
Υπάρχει και μια δεύτερη, πιο “σιωπηλή” διάσταση: η ίδια η αποκατάσταση καταπονείται περισσότερο με την πάροδο του χρόνου. Αυτό εξηγεί γιατί σε αυξημένο BMI ο χειρουργός είναι συνήθως πιο επιφυλακτικός απέναντι σε πολύ “οριακές” λύσεις, ιδιαίτερα όταν το έλλειμμα δεν είναι πολύ μικρό ή όταν συνυπάρχουν και άλλοι επιβαρυντικοί παράγοντες, όπως διαβήτης, χρόνιος βήχας ή προηγούμενη υποτροπή.
Τι αλλάζει στην επιλογή τεχνικής
1) Η ένδειξη για πλέγμα γίνεται συχνά πιο ισχυρή
Στην ομφαλοκήλη, η χρήση πλέγματος μειώνει την υποτροπή και αποτελεί τη βασική σύσταση των διεθνών οδηγιών για τις περισσότερες αποκαταστάσεις, ενώ η απλή συρραφή κρατά πιο περιορισμένο ρόλο, κυρίως σε πολύ μικρά ελλείμματα και μετά από προσεκτική επιλογή ασθενούς. Σε ασθενείς με αυξημένο BMI, το επιχείρημα υπέρ του πλέγματος γίνεται συνήθως ισχυρότερο, επειδή το κοιλιακό τοίχωμα δέχεται μεγαλύτερη φόρτιση.
Άρα, όταν ο ασθενής έχει παχυσαρκία, η ερώτηση “πλέγμα ή όχι;” δεν απαντάται με ιδεολογικό τρόπο. Απαντάται με βάση το μέγεθος του στομίου, την ποιότητα των ιστών, τη συνύπαρξη διάστασης ορθών, την καθημερινή καταπόνηση και το πόσο θέλουμε να περιορίσουμε το ρίσκο επανεμφάνισης.
2) Η ανοικτή αποκατάσταση δεν είναι ίδια σε όλους
Για πολλά μικρά ή μεσαία ελλείμματα, οι οδηγίες προτείνουν ανοικτή αποκατάσταση με επίπεδο πλέγμα σε προπεριτοναϊκή θέση, επειδή αυτή η θέση συνδέεται με καλό προφίλ ως προς λοίμωξη και υποτροπή. Παράλληλα, οι οδηγίες σημειώνουν ότι σε όλους τους τύπους ventral hernia η sublay/preperitoneal-retromuscular λογική έχει πλεονεκτήματα έναντι πιο “εκτεθειμένων” λύσεων.
Σε ασθενή όμως με υψηλό BMI, ο χειρουργός ξέρει ότι η ανοικτή τομή μπορεί να συνοδευτεί από μεγαλύτερο κίνδυνο wound problems. Εκεί συχνά η συζήτηση μετατοπίζεται από το “ποια τεχνική ξέρουμε καλύτερα” στο “ποια τεχνική ταιριάζει καλύτερα στο προφίλ κινδύνου αυτού του συγκεκριμένου ασθενούς”.
3) Η λαπαροσκοπική προσέγγιση κερδίζει βάρος όταν ο κίνδυνος τραύματος είναι αυξημένος
Οι EHS/AHS οδηγίες αναφέρουν ότι η λαπαροσκοπική αποκατάσταση μπορεί να προτιμηθεί σε μεγαλύτερα ελλείμματα ή σε ασθενείς με αυξημένο κίνδυνο λοίμωξης τραύματος. Στο ίδιο guideline αναφέρεται ότι το open repair σχετίστηκε με μεγαλύτερο κίνδυνο wound infection, wound dehiscence, recurrence και μεγαλύτερη νοσηλεία, ενώ η λαπαροσκοπική προσέγγιση είχε χαμηλότερο ποσοστό wound infection αλλά ελαφρώς υψηλότερο κίνδυνο περιεγχειρητικού τραυματισμού εντέρου.
Ειδικά για παχύσαρκους ασθενείς με ομφαλοκήλη, ανάλυση NSQIP σε πάνω από 12.000 ασθενείς έδειξε ότι η λαπαροσκοπική αποκατάσταση έγινε σε ομάδα με υψηλότερο μέσο BMI και περισσότερες συνοσηρότητες, αλλά παρ’ όλα αυτά είχε λιγότερες επιφανειακές λοιμώξεις τραύματος από την ανοικτή αποκατάσταση.
4) Η ρομποτική χειρουργική είναι ενδιαφέρουσα, αλλά όχι επειδή “τα λύνει όλα”
Οι οδηγίες αναγνωρίζουν ότι οι νεότερες ελάχιστα επεμβατικές και ρομποτικές εξωπεριτοναϊκές τεχνικές είναι πολλά υποσχόμενες, όμως τα δεδομένα δεν αρκούν ακόμη ώστε να υποστηριχθεί ξεκάθαρα μία συγκεκριμένη μέθοδος ως ανώτερη σε όλες τις περιπτώσεις.
Αυτό πρακτικά σημαίνει ότι η ρομποτική αποκατάσταση μπορεί να είναι εξαιρετική επιλογή σε καλά επιλεγμένους ασθενείς, ειδικά όταν ο στόχος είναι πιο ανατομική αποκατάσταση, σωστή θέση πλέγματος και περιορισμός τραυματισμού του κοιλιακού τοιχώματος. Δεν πρέπει όμως να παρουσιάζεται σαν “μαγική λύση” ανεξάρτητα από BMI, μέγεθος κήλης και ποιότητα ιστών.
Ποιες επιπλοκές μας απασχολούν περισσότερο όταν ο BMI είναι αυξημένος
Οι πιο συχνές ανησυχίες είναι:
Λοίμωξη τραύματος
Είναι από τα πιο σημαντικά προβλήματα, γιατί δεν επηρεάζει μόνο την άμεση ανάρρωση αλλά και τη μακροχρόνια αντοχή της αποκατάστασης. Η παχυσαρκία συνδέεται με αυξημένο κίνδυνο wound morbidity και αυτός είναι βασικός λόγος που συχνά επιλέγονται τεχνικές με λιγότερη καταπόνηση του τραύματος.
Σέρωμα και καθυστερημένη επούλωση
Σε πιο “βαριά” κοιλιακά τοιχώματα, η δημιουργία νεκρού χώρου και η δυσκολότερη επούλωση δεν είναι σπάνια. Μπορεί να μη σημαίνουν σοβαρή επιπλοκή, αλλά συχνά παρατείνουν την ταλαιπωρία, τις αλλαγές τραύματος και την αβεβαιότητα του ασθενούς.
Υποτροπή
Η υποτροπή δεν εξαρτάται μόνο από το BMI, αλλά ο αυξημένος BMI παραμένει σημαντικός επιβαρυντικός παράγοντας επειδή αυξάνει τη χρόνια μηχανική φόρτιση της αποκατάστασης. Οι bariatric/hernia consensus recommendations αναφέρουν υψηλότερο κίνδυνο επιπλοκών και recurrence μετά από ventral hernia repair σε ασθενείς με παχυσαρκία.
Η παχυσαρκία αυξάνει πάντα την υποτροπή;
Όχι με απόλυτο και μηχανιστικό τρόπο. Η πραγματική υποτροπή εξαρτάται από συνδυασμό παραγόντων: μέγεθος του ελλείμματος, τεχνική, θέση και μέγεθος πλέγματος, ποιότητα ιστών, κάπνισμα, διαβήτη, χρόνια αύξηση ενδοκοιλιακής πίεσης, αλλά και συμμόρφωση στις μετεγχειρητικές οδηγίες. Γι’ αυτό και στη βιβλιογραφία υπάρχουν μελέτες όπου ο BMI δεν βγήκε μόνος του ως ανεξάρτητος προγνωστικός παράγοντας σε όλες τις αναλύσεις.
Αυτό όμως δεν αναιρεί το κλινικό συμπέρασμα: σε ασθενή με υψηλό BMI ο χειρουργός τείνει να σχεδιάζει πιο “ασφαλή” αποκατάσταση, γιατί συνολικά το περιβάλλον είναι πιο απαιτητικό για το κοιλιακό τοίχωμα.
Πότε έχει νόημα πρώτα απώλεια βάρους και μετά αποκατάσταση
Οι διεθνείς οδηγίες για ομφαλοκήλη/επιγαστρική κήλη προτείνουν, όταν είναι εφικτό, απώλεια βάρους μέχρι BMI κάτω από 35 πριν από εκλεκτικό χειρουργείο. Αυτό δεν σημαίνει ότι κάθε ασθενής με BMI πάνω από 35 πρέπει υποχρεωτικά να “περιμένει”. Σημαίνει ότι η παχυσαρκία πρέπει να ληφθεί σοβαρά υπόψη ως τροποποιήσιμος παράγοντας κινδύνου.
Σε σοβαρή παχυσαρκία, ειδικά όταν συνυπάρχουν μεταβολικά προβλήματα, μπορεί να ανοίξει και συζήτηση για οργανωμένη αντιμετώπιση της παχυσαρκίας. Οι ASMBS/IFSO 2022 οδηγίες θεωρούν τη μεταβολική/βαριατρική χειρουργική αποτελεσματική θεραπεία για κλινικά σοβαρή παχυσαρκία και αναφέρουν ότι είναι χρήσιμη και σε ασθενείς που χρειάζονται άλλη ειδική χειρουργική επέμβαση, όπως αποκατάσταση κοιλιακού τοιχώματος. Για BMI ≥35 η ένδειξη είναι σαφής, ενώ για BMI 30–34,9 με μεταβολική νόσο μπορεί επίσης να τεθεί υπό συζήτηση.
Το πρακτικό μήνυμα είναι απλό: δεν υπάρχει μία απάντηση για όλους. Σε μικρή αλλά συμπτωματική ομφαλοκήλη, μπορεί να είναι λογική η άμεση αποκατάσταση. Σε σοβαρή παχυσαρκία με μεγάλο κοιλιακό φορτίο, επαναλαμβανόμενα προβλήματα ή πολύ αυξημένο χειρουργικό ρίσκο, η βελτιστοποίηση βάρους πριν από το χειρουργείο μπορεί να αλλάξει ουσιαστικά το αποτέλεσμα.
Τι πρέπει να ελέγχεται πριν αποφασιστεί η επέμβαση
Σε ασθενή με ομφαλοκήλη και αυξημένο BMI, ο σωστός προεγχειρητικός έλεγχος δεν είναι τυπικός. Χρειάζεται να απαντηθούν πρακτικά ερωτήματα:
- Ποιος είναι ο πραγματικός BMI και κυρίως πόσο “μεταβολικά φορτισμένος” είναι ο ασθενής;
- Υπάρχει σακχαρώδης διαβήτης ή κακή ρύθμιση σακχάρου;
- Υπάρχει κάπνισμα, χρόνιος βήχας, υπνική άπνοια ή άλλη αιτία αυξημένης ενδοκοιλιακής πίεσης;
- Είναι μικρό ή μεγαλύτερο το έλλειμμα;
- Συνυπάρχει διάσταση ορθών, που αυξάνει τη φόρτιση στη μέση γραμμή;
- Πρόκειται για πρώτη αποκατάσταση ή για υποτροπή;
- Ποια τεχνική δίνει τη μεγαλύτερη πιθανότητα καλής επούλωσης με το μικρότερο συνολικό ρίσκο;
Αυτή η συζήτηση είναι συχνά πιο σημαντική από το ίδιο το “ανοικτό ή λαπαροσκοπικό”. Γιατί η σωστή τεχνική δεν είναι η πιο εντυπωσιακή· είναι εκείνη που ταιριάζει καλύτερα στο σώμα και στους κινδύνους του συγκεκριμένου ασθενούς.
Τι να κρατήσει ο ασθενής
Η παχυσαρκία δεν απαγορεύει την αποκατάσταση της ομφαλοκήλης. Αλλά αλλάζει το επίπεδο σχεδιασμού. Αυξάνει την ανάγκη για καλή επιλογή τεχνικής, προσεκτική διαχείριση του τραύματος, σωστή απόφαση για χρήση πλέγματος και ρεαλιστική συζήτηση για την υποτροπή. Σε αρκετές περιπτώσεις, λίγη προεγχειρητική βελτιστοποίηση του βάρους και των συνοσηροτήτων αξίζει περισσότερο από μια βιαστική επέμβαση.
FAQ – Συχνές Ερωτήσεις
Η παχυσαρκία κάνει πιο επικίνδυνη την ομφαλοκήλη;
Η παχυσαρκία δεν σημαίνει αυτόματα ότι κάθε ομφαλοκήλη είναι επείγουσα, αλλά αυξάνει τη μηχανική φόρτιση του κοιλιακού τοιχώματος και συνδέεται με περισσότερα προβλήματα επούλωσης και μεγαλύτερο συνολικό χειρουργικό κίνδυνο.
Σε υψηλό BMI προτιμάται πάντα λαπαροσκοπική επέμβαση;
Όχι πάντα. Η λαπαροσκοπική προσέγγιση είναι συχνά ελκυστική όταν θέλουμε να μειώσουμε τον κίνδυνο λοίμωξης τραύματος, αλλά η τελική επιλογή εξαρτάται από το μέγεθος της κήλης, την ανατομία, τις προηγούμενες επεμβάσεις και τις συνοσηρότητες.
Με παχυσαρκία χρειάζεται πιο συχνά πλέγμα;
Συχνά ναι, γιατί σε αυξημένο BMI η καταπόνηση του κοιλιακού τοιχώματος είναι μεγαλύτερη και θέλουμε πιο ανθεκτική αποκατάσταση. Η απόφαση όμως εξαρτάται και από το μέγεθος του ελλείμματος και την ποιότητα των ιστών.
Πρέπει να χάσω βάρος πριν από χειρουργείο για ομφαλοκήλη;
Σε πολλές εκλεκτικές περιπτώσεις, η απώλεια βάρους βοηθά να μειωθούν οι επιπλοκές και να βελτιωθεί το αποτέλεσμα. Δεν είναι όμως υποχρεωτικό σε όλους τους ασθενείς να καθυστερήσουν την επέμβαση· η απόφαση είναι εξατομικευμένη.
Η πιθανότητα υποτροπής είναι μεγαλύτερη όταν ο BMI είναι αυξημένος;
Συνολικά ναι, ο αυξημένος BMI θεωρείται επιβαρυντικός παράγοντας για recurrence, αν και η υποτροπή δεν καθορίζεται μόνο από το βάρος αλλά και από την τεχνική, το πλέγμα, το μέγεθος της κήλης, το κάπνισμα, τον διαβήτη και τη μετεγχειρητική φόρτιση.
Πίνακας BMI
| Κατηγορία | BMI (kg/m²) |
|---|---|
| Λιποβαρές | <18,5 |
| Φυσιολογικό βάρος | 18,5–24,9 |
| Υπέρβαρο | 25,0–29,9 |
| Παχυσαρκία κλάσης I | 30,0–34,9 |
| Παχυσαρκία κλάσης II | 35,0–39,9 |
| Παχυσαρκία κλάσης III | ≥40,0 |
Τελευταία ιατρική επιμέλεια: 15/03/2026 από τον Δρ. Γεώργιος Σάμπαλης, MD, PhD