Μετεγχειρητική Κήλη (Κοιλιοκήλη). Τί είναι
Η πλέον συχνή εμφάνιση κήλης μετά την βουβωνοκήλη, είναι η μετεγχειρητική κήλη (incisional hernia). Παρουσιάζεται μετά από επεμβάσεις στην κοιλιακή χώρα (κοιλιοκήλη) και ειδικά στην μέση γραμμή από την ξιφοειδή απόφυση του στέρνου μέχρι και την προκυστική χώρα χαμηλά.
Μπορούν να παρουσιαστούν επίσης και σε πλάγιες κοιλιακές τομές όπως πλάγια δεξιά υποχόνδρια (κάτω απο τα πλευρά) μετά από επέμβαση αφαίρεσης “χολής” (χολοκυστεκτομή), ή μετά από σκωληκοειδεκτομή, ή και πλάγια οσφυικά μετά από νεφρεκτομή (σπάνια).
Τα τελευταία χρόνια παρουσιάζεται και μία νέα οντότητα μετεγχειρητικών κηλών μετά από λαπαροσκοπικές επεμβάσεις στις θέσεις των τροκάρς και ειδικά στον ομφαλό ή και σε άλλες θέσεις (κυρίως όταν χρησιμοποιούνται μεγάλα τροκάρς των 10 ή 12 χιλιοστών).
Μετεγχειρητική Κήλη (incisional hernia) Αίτια:
Τα βασικά αίτια εμφάνισης κοιλιοκήλης μπορούν να συνοψιστούν στα εξής:
- Ατελής συρραφή μη σωστή συρραφή
- Μεταγχειρητική λοίμωξη του τραύματος ή και διάσπαση αυτού
- Χρόνιος βήχας
- Παχυσαρκία ή πλημελής διατροφή, υπολευκωματιναιμία
- Διαταραχές ανοσοποιητικού, λήψη κορτιζόνης, ανοσοκαταστολή κλπ
- Προηγηθείσα επέμβαση (επανεπέμβαση για κήλη στην ίδια περιοχή)
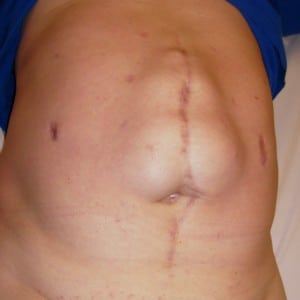
Οι μετεγχειρητικές κήλες παρουσιάζονται όπως και όλες οι κήλες σαν μία προπέτεια-προβολή στην κοιλιακή χώρα στην περιοχή παλαιάς τομής ή και πλάγια από αυτήν.
Το περιεχόμενο μίας κήλης είναι πάντα ενδοκοιλιακό σπλάχνο και η επέμβαση μπορεί να αναδείξει την ύπαρξη περισσοτέρας από μία κήλη στην περιοχή!!
Συμπτώματα
Η μετεγχειρητική κήλη (incisional hernia) συνήθως δίνει ένα ψηλαφητό «φούσκωμα» ή εξόγκωμα πάνω ή δίπλα στην παλιά χειρουργική τομή, που αυξάνεται όταν βήχετε, σηκώνετε βάρος ή σφίγγεστε και μειώνεται όταν ξαπλώνετε. Πολλοί ασθενείς περιγράφουν αίσθημα βάρους ή «τράβηγμα» στην περιοχή, καύσο ή μουδιάσματα, και σταδιακά ενοχλητικό πόνο, ιδιαίτερα στο τέλος της ημέρας. Μπορεί να συνυπάρχει ευαισθησία στο δέρμα, μετεωρισμός ή δυσφορία μετά από γεύμα. Σημάδια που απαιτούν άμεση αξιολόγηση είναι ξαφνικός, έντονος και συνεχής πόνος στο εξόγκωμα, ερυθρότητα/ζέστη στο δέρμα, αδυναμία να «μπει μέσα» η κήλη, ναυτία–έμετος, φούσκωμα με διακοπή αερίων/κενώσεων ή πυρετός—καθώς μπορεί να υποδηλώνουν περίσφιξη ή απόφραξη.
Κήλη μετά από καισαρική ή γυναικολογική επέμβαση
Η μετεγχειρητική κήλη μετά από καισαρική/υστερεκτομή εμφανίζεται συνήθως ως διόγκωση πάνω ή κοντά στη χειρουργική τομή που τονίζεται όταν σηκώνεστε, βήχετε ή σηκώνετε βάρος. Μπορεί να συνοδεύεται από αίσθημα βάρους/τραβήγματος ή πόνο, ειδικά στο τέλος της ημέρας.
Τι την ευνοεί συχνότερα: λοίμωξη τραύματος, παχυσαρκία, κάπνισμα, αναιμία/υποπρωτεϊναιμία, σακχαρώδης διαβήτης, χρόνιος βήχας/δυσκοιλιότητα, πολλαπλές κυήσεις, έντονη καταπόνηση πριν “δέσει” η τομή.
Port-site κήλη μετά από λαπαροσκόπηση
Μετά από λαπαροσκοπική επέμβαση, κήλη μπορεί να εμφανιστεί σε σημείο τροκάρ (συχνά στον ομφαλό ή σε μεγαλύτερες οπές). Μπορεί να μοιάζει με “μικρό εξόγκωμα” ή να δίνει ενόχληση κατά την άσκηση, ακόμη κι αν η ουλή φαίνεται μικρή.
Πότε να την υποψιαστώ:
- νέα διόγκωση δίπλα/πάνω από την ουλή τροκάρ,
- πόνος/κάψιμο στο σημείο με προσπάθεια,
- “τράβηγμα” όταν σηκώνεστε ή σηκώνετε βάρος.
Τι επηρεάζει τον κίνδυνο: διάμετρος τροκάρ, ελλιπές κλείσιμο περιτονίας, παχυσαρκία, χρόνια αύξηση ενδοκοιλιακής πίεσης (βήχας/δυσκοιλιότητα), λοίμωξη τραύματος.
Γιατί δεν την αφήνουμε αόριστα: ορισμένες port-site κήλες (ειδικά μικρές “στενές”) μπορεί να έχουν μεγαλύτερη πιθανότητα περίσφιξης σε σχέση με το μέγεθός τους, άρα χρειάζονται σωστή εκτίμηση.
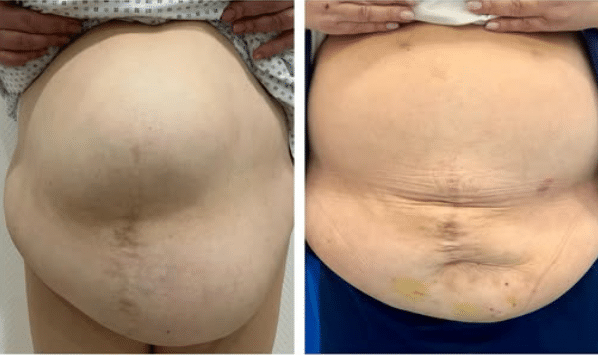
Μεγάλη μετεγχειρητική κήλη και Loss of Domain
Σε μεγάλες μετεγχειρητικές κήλες, μέρος των σπλάχνων “ζει” για καιρό μέσα στον κηλικό σάκο. Όταν ο σάκος είναι πολύ μεγάλος σε σχέση με την κοιλιακή κοιλότητα, μιλάμε λειτουργικά για loss of domain: η επανατοποθέτηση των σπλάχνων απαιτεί ιδιαίτερο σχεδιασμό, γιατί η κοιλιά πρέπει να “ξαναχωρέσει” ό,τι είχε μετακινηθεί.
Τι αλλάζει στον προεγχειρητικό έλεγχο:
- Αξονική τομογραφία για ακριβείς μετρήσεις (έλλειμμα, όγκοι, πολλαπλά ελλείμματα).
- Εκτίμηση αναπνευστικής/καρδιακής εφεδρείας και παραγόντων που αυξάνουν την πίεση (βήχας, δυσκοιλιότητα).
- Συζήτηση για στρατηγικές που μειώνουν επιπλοκές: προετοιμασία (prehab), απώλεια βάρους όπου χρειάζεται, διακοπή καπνίσματος, έλεγχος σακχάρου.
Τι σημαίνει πρακτικά για τον ασθενή:
- Η αποκατάσταση συχνά απαιτεί πιο “ανατομική” αποκατάσταση του τοιχώματος (και όχι απλή κάλυψη του ελλείμματος).
- Ο στόχος είναι ισχυρό τοίχωμα με μικρότερο κίνδυνο υποτροπής, με επιλογή τεχνικής που ταιριάζει στο συγκεκριμένο έλλειμμα.
Διάγνωση – ποιες εξετάσεις & πότε
- Κλινική εξέταση (πρώτο βήμα): επισκόπηση και ψηλάφηση πάνω/δίπλα στην παλιά τομή, σε όρθια θέση και με Valsalva (βήχας/πίεση) για να φανεί το έλλειμμα και η αναταξιμότητα.
- Υπερηχογράφημα κοιλιακού τοιχώματος: χρήσιμο σε αμφίβολες ή μικρές κήλες, για εκτίμηση στομίου/περιεχομένου· δυναμικό U/S με Valsalva αυξάνει την ευκρίνεια.
- Αξονική τομογραφία (CT): η καθοριστική εξέταση για προεγχειρητικό σχεδιασμό—μετρά με ακρίβεια μέγεθος ελλείμματος, θέση/αριθμό στομίων, loss of domain, σχέση με προηγούμενο πλέγμα/όργανα. Ζητείται όταν:
- η κλινική εικόνα δεν είναι σαφής,
- η κήλη είναι μέτρια–μεγάλη ή υποτροπιάζουσα,
- προγραμματίζεται λαπαροσκοπική/ρομποτική αποκατάσταση (eTEP/TAR, IPOM) για ακριβή χαρτογράφηση.
- MRI: σπανιότερα, σε ειδικές περιπτώσεις (αλλεργία σε ιωδιούχα, ανάγκη καλύτερης απεικόνισης μαλακών μορίων/γραμμής).
- Επείγουσα διερεύνηση: άμεση CT (και χειρουργική εκτίμηση) αν υπάρχουν red flags: έντονος συνεχής πόνος, μη ανατασσόμενη κήλη, ερυθρότητα/θερμότητα, ναυτία–έμετος, φούσκωμα με διακοπή αερίων/κενώσεων, πυρετός—ύποπτα για περίσφιξη/απόφραξη.
- Προεγχειρητικός έλεγχος κινδύνου: εργαστηριακά (αιματοκρίτης, φλεγμονώδεις δείκτες, γλυκαιμικός έλεγχος), εκτίμηση BMI/διατροφικής κατάστασης, βήχας/ΧΑΠ, διακοπή καπνίσματος ≥4–6 εβδομάδες πριν, για μείωση υποτροπής/λοίμωξης.
- Ταξινόμηση (προαιρετικά για το ιστορικό): καταχώρηση σύμφωνα με EHS (θέση και πλάτος W1/W2/W3) ώστε να επιλέγεται ορθά η τεχνική και το μέγεθος πλέγματος.
Θεραπεία Μετεγχειρητικής κοιλιοκήλης (incisional hernia)
Ανοιχτή αποκατάσταση (Rives-Stoppa/retrorectus)
- Τι είναι: Αποκατάσταση του ελλείμματος με σύγκλειση της απονεύρωσης και τοποθέτηση πλέγματος στον οπισθοορθώνιο/retromuscular χώρο (πίσω από τον ορθό κοιλιακό), χωρίς επαφή με τα σπλάχνα.
- Πότε προτιμάται: Μεγάλα ελλείμματα (W2–W3), εκτεταμένες ουλές, ανάγκη για ευρεία κάλυψη, προηγούμενο intraperitoneal mesh που θέλουμε να αποφύγουμε, ή όταν απαιτείται άμεση πρόσβαση για λύση συμφύσεων.
- Πλεονεκτήματα: Ισχυρή, ανατομική ενίσχυση στο «golden plane» (retromuscular), χαμηλότερη επαφή πλέγματος με σπλάχνα, καλή δυνατότητα σύγκλεισης μέσης γραμμής.
- Μειονεκτήματα/κίνδυνοι: Μεγαλύτερη τομή, δυνητικά αυξημένο προβλεπόμενο seroma/αιμάτωμα, μετεγχειρητικός πόνος.
- Νοσηλεία & αποκατάσταση: Συνήθως 2–4 ημέρες νοσηλεία (εξαρτάται από το μέγεθος/συννοσηρότητες). Επιστροφή σε ελαφριές δραστηριότητες σε 2–3 εβδομάδες· αποφυγή βαριών φορτίων για 4–6 εβδομάδες.
Λαπαροσκοπικό IPOM/συνδυασμοί
- Τι είναι: Προσπέλαση με 3–4 trocars, λύση συμφύσεων, ανάταξη, και τοποθέτηση πλέγματος intraperitoneal (IPOM) με anti-adhesive επίστρωση, συνήθως με tackers/ραφές. Παραλλαγές: IPOM-plus (σύγκλειση στομίου με ραφές πριν το πλέγμα), hybrid (μικρή επικουρική τομή), ή lateral releases κατά περίπτωση.
- Πότε προτιμάται: Μικρομεσαία ελλείμματα, περιορισμένες συμφύσεις, ασθενείς με αυξημένο κίνδυνο λοίμωξης τραύματος, ανάγκη για μικρότερη τομή/ταχύτερη κινητοποίηση.
- Πλεονεκτήματα: Μικρότερο χειρουργικό τραύμα, συνήθως βραχύτερη νοσηλεία και ταχύτερη επάνοδος, λιγότερες επιφανειακές λοιμώξεις.
- Μειονεκτήματα/κίνδυνοι: Το πλέγμα είναι ενδοπεριτοναϊκό (κίνδυνος συμφύσεων/εντερικού ερεθισμού αν η επιλογή υλικού/τεχνικής δεν είναι κατάλληλη), πόνος από tackers, τεχνική δυσκολία σε μεγάλες/πολυστομικές κήλες.
- Νοσηλεία & αποκατάσταση: Συχνά 1–2 ημέρες. Ταχεία κινητοποίηση (ERAS), προοδευτική επιστροφή σε εργασία σε 1–2 εβδομάδες.
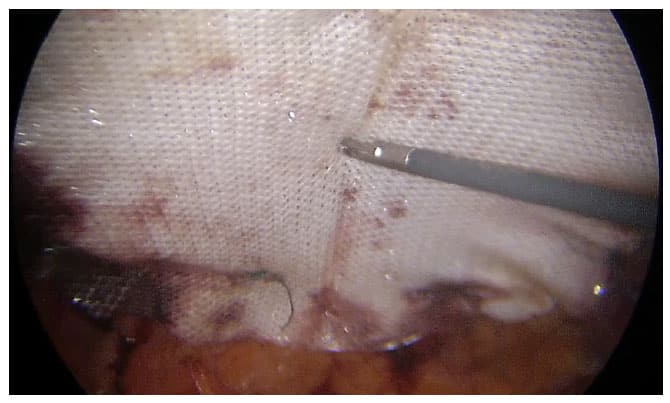
Ρομποτική αποκατάσταση (eTEP/TAR) – πλεονεκτήματα σε πολύπλοκες/υποτροπιάζουσες
- Τι είναι: Χρήση ρομποτικής πλατφόρμας για εξωπεριτοναϊκή/οπισθομυϊκή αποκατάσταση.
- eTEP (extended Totally Extraperitoneal): Δημιουργία ευρέος retromuscular χώρου αμφοτερόπλευρα, σύγκλειση μέσης γραμμής και τοποθέτηση πλέγματος εκτός περιτοναϊκής κοιλότητας.
- TAR (Transversus Abdominis Release): Προχωρημένη component separation μέσω οπισθομυϊκού επιπέδου για μεγάλα/πολύπλοκα ελλείμματα, με ασφαλή τοποθέτηση μεγάλου πλέγματος.
- Πότε προτιμάται: Μεγάλες (W2–W3), υποτροπιάζουσες, πολυστομικές κήλες, ανάγκη για σύγκλειση τοιχώματος με ελάχιστη τάση, ασθενείς με παλαιό IPOM που θέλουμε να αποφύγουμε νέα ενδοπεριτοναϊκή τοποθέτηση, ή όταν απαιτείται ακριβής ραφή/εκτενής παρασκευή με τρισδιάστατη όραση & εργονομία.
- Πλεονεκτήματα: Επιτρέπει ανατομική αποκατάσταση και extraperitoneal mesh σε σύνθετες περιπτώσεις, λεπτομερής ραφή (fascial closure) και ατραυματικός χειρισμός ιστών, πιθανώς λιγότερος πόνος σε σχέση με εκτεταμένες ανοικτές τομές, και χαμηλότερη ανάγκη για intraperitoneal mesh.
- Μειονεκτήματα/κίνδυνοι: Μεγαλύτερος χρόνος εκμάθησης/χρόνου χειρουργείου σε ορισμένα cases, κόστος πλατφόρμας/αναλωσίμων, όχι πάντα ενδεδειγμένη σε πολύ εκτεταμένες λοιμώξεις ή σε ασθενείς που δεν αντέχουν πνευμοπεριτόναιο.
- Νοσηλεία & αποκατάσταση: Συνήθως 1–3 ημέρες, ταχεία κινητοποίηση (ERAS), επιστροφή σε ελαφριές δραστηριότητες ~1–2 εβδομάδες, εξατομίκευση για βαριές άρσεις.
Σημειώσεις επιλογής τεχνικής (για καθοδήγηση ασθενούς):
- Στόχος είναι σύγκλειση της απονεύρωσης και τοποθέτηση πλέγματος σε extraperitoneal/retromuscular επίπεδο όπου είναι εφικτό.
- Η CT καθοδηγεί την επιλογή (μέγεθος, loss of domain, προηγούμενα υλικά).
- Βελτιστοποίηση πριν το χειρουργείο (διακοπή καπνίσματος, έλεγχος γλυκόζης, απώλεια βάρους όπου είναι δυνατόν) μειώνει επιπλοκές/υποτροπή.
- Η τελική απόφαση λαμβάνεται εξατομικευμένα, μετά από αναλυτική κλινική & απεικονιστική αξιολόγηση και συζήτηση για στόχους/προσδοκίες.
Ανάρρωση & ERAS
Η ανάρρωση μετά από αποκατάσταση μετεγχειρητικής κήλης (incisional hernia) ακολουθεί πρωτόκολλα ERAS για ταχύτερη και ασφαλή επιστροφή στην καθημερινότητα. Στοχεύουμε σε άμεση κινητοποίηση (εντός 6–12 ωρών), πρώιμη σίτιση με ελαφρά γεύματα, επαρκή ενυδάτωση και πολυτροπική αναλγησία ώστε να περιορίζονται τα οπιοειδή. Ενθαρρύνονται ασκήσεις αναπνοής, συχνό περπάτημα μικρών αποστάσεων και σωστή στάση σώματος για μείωση πόνου/οιδήματος. Η περιποίηση τραύματος γίνεται σύμφωνα με οδηγίες, με ντους μετά το πρώτο 24ωρο αν επιτραπεί, και σταδιακή αύξηση δραστηριοτήτων: επιστροφή σε ελαφριά εργασία συνήθως σε 1–2 εβδομάδες και αποφυγή βαριών φορτίων για 4–6 εβδομάδες (εξαρτάται από τεχνική/μέγεθος κήλης). Επικοινωνήστε άμεσα αν εμφανιστούν έντονος πόνος, ερυθρότητα/εκκρίσεις από την τομή, πυρετός, ναυτία/έμετος ή επιμένουσα διόγκωση. Η τελική πορεία εξατομικεύεται μετά τον μετεγχειρητικό έλεγχο.
Κόστος & ασφαλιστική κάλυψη:
Το κόστος αποκατάστασης μετεγχειρητικής κήλης (incisional hernia) διαμορφώνεται από την τεχνική (ανοιχτή retrorectus, λαπαροσκοπικό IPOM, ρομποτική eTEP/TAR), το μέγεθος/πολυπλοκότητα του ελλείμματος, τον τύπο πλέγματος και τη διάρκεια νοσηλείας (θάλαμος/μονόκλινο). Στον ιδιωτικό τομέα συνήθως τιμολογούνται χωριστά: αμοιβή χειρουργικής ομάδας, αναισθησία, νοσήλια/υλικά (πλέγμα, tackers/ραφές) και, όπου εφαρμόζεται, χρέωση ρομποτικής πλατφόρμας. Η ιδιωτική ασφάλιση καλύπτει μεταβλητά μέρη του κόστους ανά συμβόλαιο· συχνά απαιτείται προέγκριση και μπορεί να υπάρχει ιδία συμμετοχή, ενώ το ρομποτικό surcharge καλύπτεται μερικώς ή όχι, ανά όρους. Οι ασφαλισμένοι ΕΟΠΥΥ καλύπτονται πλήρως σε δημόσιο/συμβεβλημένο πλαίσιο· σε ιδιωτικό νοσοκομείο ισχύουν οι όροι του ασφαλιστηρίου. Παρέχουμε κοστολόγηση μετά την κλινική αξιολόγηση και την προεγχειρητική CT, με εξατομίκευση επιλογής πλέγματος/τεχνικής και αναλυτική ενημέρωση για τυχόν συμμετοχές.
FAQ – Συχνές Ερωτήσεις
- Τι είναι η μετεγχειρητική κήλη και γιατί εμφανίζεται;
- Είναι «άνοιγμα» στο κοιλιακό τοίχωμα πάνω/δίπλα σε παλιά χειρουργική τομή. Προκαλείται από αδυναμία των ιστών που δεν επουλώθηκαν ιδανικά και επιβαρυντικούς παράγοντες (λοίμωξη τραύματος, παχυσαρκία, βήχας, κάπνισμα).
- Ποια είναι τα βασικά συμπτώματα και πότε είναι επείγον;
- Εξόγκωμα που μεγαλώνει με βήχα/κόποση, αίσθημα βάρους ή πόνος. Επείγον αν υπάρχει έντονος συνεχής πόνος, ερυθρότητα/θερμότητα, ναυτία–έμετος, αδυναμία ανάταξης ή διακοπή αερίων/κενώσεων.
- Ποιες εξετάσεις χρειάζονται για τη διάγνωση;
- Κλινική εξέταση σε όρθια θέση με Valsalva. Υπερηχογράφημα σε μικρές/αμφίβολες κήλες. Αξονική (CT) για ακριβή προεγχειρητικό σχεδιασμό σε μεσαίες–μεγάλες ή υποτροπιάζουσες κήλες.
- Θεραπεύεται χωρίς χειρουργείο; Ποιες είναι οι επιλογές;
- Η οριστική θεραπεία είναι χειρουργική με ενίσχυση του τοιχώματος (πλέγμα). Επιλογές: ανοιχτή retrorectus (Rives-Stoppa), λαπαροσκοπικό IPOM ή ρομποτική eTEP/TAR σε σύνθετες/υποτροπές. Η επιλογή εξατομικεύεται.
- Πόσο διαρκεί η ανάρρωση και πώς μειώνω τον κίνδυνο υποτροπής;
- Συνήθως γρήγορη κινητοποίηση και επιστροφή σε ελαφριά εργασία σε 1–2 εβδομάδες· αποφυγή βαριών φορτίων 4–6 εβδομάδες (ανά τεχνική/μέγεθος). Διακοπή καπνίσματος, έλεγχος βάρους/γλυκόζης και σωστή μετεγχειρητική καθοδήγηση μειώνουν τις υποτροπές.
Τελευταία ιατρική επιμέλεια: 28/12/2025 από τον Δρ. Γεώργιος Σάμπαλης, MD, PhD

