Στη βουβωνική χώρα, ο ασθενής συνήθως αντιλαμβάνεται ένα κοινό πράγμα: ένα εξόγκωμα, ένα φούσκωμα ή μια ενόχληση χαμηλά στην περιοχή. Από εκεί και πέρα αρχίζει η σύγχυση. Πολλοί χρησιμοποιούν τον όρο «βουβωνοκήλη» για κάθε κήλη της περιοχής, όμως αυτό δεν είναι πάντα σωστό. Η μηροκήλη και η βουβωνοκήλη μπορεί να μοιάζουν εξωτερικά, αλλά δεν είναι το ίδιο πρόβλημα και δεν έχουν την ίδια κλινική σημασία.
Η διάκριση δεν είναι απλώς ανατομική λεπτομέρεια. Έχει ουσιαστική αξία, γιατί επηρεάζει τη διάγνωση, την εκτίμηση του κινδύνου, το πόσο γρήγορα πρέπει να χειρουργηθεί ο ασθενής και βέβαια τη σωστή επιλογή χειρουργικής τεχνικής.
Για γενικότερη ενημέρωση σχετικά με συμπτώματα–διάγνωση–θεραπεία–κόστος της μηροκήλης, μπορείτε να δείτε το αναλυτικό κείμενο στην βασική σελίδα μας.

Γιατί μπερδεύονται τόσο συχνά;
Οι δύο κήλες ανήκουν στην ίδια ευρύτερη ανατομική περιοχή, τη βουβωνομηριαία χώρα. Για τον ασθενή, αυτό συχνά μεταφράζεται πολύ απλά σε ένα «γρομπαλάκι στη βουβωνική χώρα». Όταν υπάρχει πόνος, βάρος, δυσφορία στην ορθοστασία ή ενόχληση με το βήχα, τα συμπτώματα μπορεί αρχικά να φαίνονται παρόμοια.
Αυτός είναι και ο λόγος που δεν αρκεί η γενική περιγραφή «έχω μία κήλη χαμηλά». Η ακριβής θέση και η σωστή χειρουργική εκτίμηση έχουν μεγάλη σημασία.
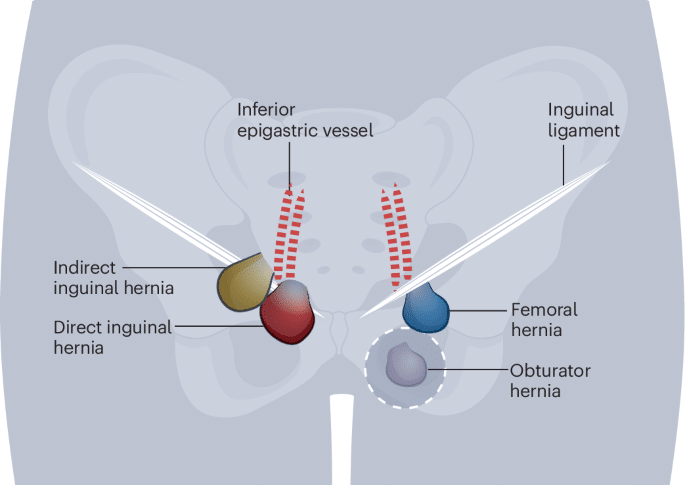
Η βασική διαφορά: πού ακριβώς βρίσκεται η κήλη
Το σημαντικότερο στοιχείο που διαφοροποιεί μηροκήλη και βουβωνοκήλη είναι η ανατομική τους θέση σε σχέση με τον βουβωνικό σύνδεσμο.
Η βουβωνοκήλη εμφανίζεται πιο ψηλά, στην κλασική περιοχή της βουβωνικής χώρας.
Η μηροκήλη εμφανίζεται χαμηλότερα, κάτω από τον βουβωνικό σύνδεσμο, δηλαδή πιο κοντά στο άνω μέρος του μηρού.
Αυτό στην πράξη σημαίνει ότι δύο ασθενείς μπορεί να περιγράφουν «παρόμοιο εξόγκωμα», αλλά ο έμπειρος χειρουργός να αντιλαμβάνεται ότι πρόκειται για δύο διαφορετικά ανατομικά ελλείμματα, με διαφορετική συμπεριφορά και διαφορετικό κίνδυνο.
Πώς διαφέρουν στην κλινική εικόνα;
Η βουβωνοκήλη είναι συνήθως πιο «αναγνωρίσιμη» κλινικά. Πολλές φορές δίνει εμφανές εξόγκωμα που προβάλλει περισσότερο όταν ο ασθενής στέκεται, βήχει ή σηκώνει βάρος και μπορεί να υποχωρεί όταν ξαπλώνει.
Η μηροκήλη, αντίθετα, μπορεί να είναι πιο ύπουλη. Συχνά είναι μικρότερη, χαμηλότερη και όχι πάντα τόσο εμφανής. Μερικές φορές ο ασθενής αναφέρει περισσότερο πόνο ή αίσθημα πίεσης παρά ένα καθαρά ορατό φούσκωμα. Γι’ αυτό και η μηροκήλη μπορεί να καθυστερήσει να αναγνωριστεί, ιδίως όταν τα συμπτώματα δεν είναι εντυπωσιακά.
Με απλά λόγια:
η βουβωνοκήλη συχνά «φαίνεται», ενώ η μηροκήλη αρκετές φορές περισσότερο «υποψιάζεται».
Διαφορά σε άνδρες και γυναίκες
Εδώ βρίσκεται ένα από τα πιο χρήσιμα κλινικά στοιχεία. Οι βουβωνοκήλες είναι πολύ συχνότερες συνολικά και κυριαρχούν στους άνδρες. Η διά βίου πιθανότητα εμφάνισης βουβωνοκήλης ή γενικότερα κήλης της βουβωνικής χώρας υπολογίζεται περίπου στο 27–43% στους άνδρες και στο 3–6% στις γυναίκες. Αντίθετα, η μηροκήλη είναι πολύ πιο σπάνια συνολικά και αντιστοιχεί περίπου στο 2–4% όλων των κηλών της βουβωνικής χώρας, αλλά είναι αναλογικά πολύ συχνότερη στις γυναίκες. Σε μεγάλες σειρές επεμβάσεων, οι βουβωνοκήλες αποτελούσαν περίπου το 97% των επεμβάσεων της περιοχής, ενώ οι μηροκήλες περίπου το 3%· από τις βουβωνοκήλες περίπου το 90,2% αφορούσε άνδρες και το 9,8% γυναίκες, ενώ στις μηροκήλες περίπου το 70,2% αφορούσε γυναίκες και το 29,8% άνδρες. Άλλες σύγχρονες σειρές δείχνουν επίσης σαφή γυναικεία υπεροχή στις μηροκήλες, π.χ. περίπου 77,1% γυναίκες έναντι 22,9% ανδρών.
Αυτό έχει πρακτική αξία:
όταν μία γυναίκα εμφανίζει χαμηλή διόγκωση ή πόνο στη βουβωνική χώρα, η υποψία για μηροκήλη πρέπει να είναι αυξημένη.
Γιατί έχει μεγαλύτερη σημασία η μηροκήλη;
Η απάντηση βρίσκεται στον κίνδυνο επιπλοκών. Η μηροκήλη έχει στενότερο ανατομικό στόμιο και γι’ αυτό έχει μεγαλύτερη τάση να εγκλωβίζεται. Αυτό σημαίνει αυξημένο κίνδυνο μη αναταξιμότητας, περίσφιξης και, όταν υπάρχει έντερο μέσα στον κηλικό σάκο, ακόμη και ειλεού ή ισχαιμίας. Οι πηγές συμφωνούν ότι η μηροκήλη παρουσιάζει συχνότερα incarceration/strangulation από τη βουβωνοκήλη.
Άρα, ενώ η βουβωνοκήλη είναι πολύ συχνότερη, η μηροκήλη είναι συχνά πιο «επικίνδυνη» από πλευράς επείγοντος. Εκεί ακριβώς φαίνεται γιατί η σωστή διάκριση δεν είναι ακαδημαϊκή αλλά κλινικά κρίσιμη.
Ποια στοιχεία μάς κάνουν να σκεφτούμε περισσότερο μηροκήλη;
Η υποψία για μηροκήλη αυξάνεται όταν:
Το εξόγκωμα είναι πιο χαμηλά
Όταν η διόγκωση εντοπίζεται κάτω από το αναμενόμενο σημείο μιας κλασικής βουβωνοκήλης, η σκέψη στρέφεται περισσότερο προς μηροκήλη.
Πρόκειται για γυναίκα
Στις γυναίκες κάθε χαμηλή βουβωνική διόγκωση χρειάζεται πιο προσεκτική αξιολόγηση, ακριβώς επειδή η μηροκήλη είναι αναλογικά συχνότερη σε αυτό το φύλο.
Υπάρχει πόνος χωρίς πολύ εμφανές φούσκωμα
Η μηροκήλη μπορεί να δίνει πιο «φτωχή» εξωτερική εικόνα αλλά δυσανάλογα έντονα συμπτώματα.
Η ενόχληση γίνεται ξαφνικά πιο έντονη
Αιφνίδιος πόνος, σκληρία του εξογκώματος ή αδυναμία ανάταξης αυξάνουν την ανησυχία για επιπλοκή.
Και τι θυμίζει περισσότερο βουβωνοκήλη;
Η βουβωνοκήλη είναι πιο πιθανή όταν το εξόγκωμα βρίσκεται στην τυπική βουβωνική θέση, γίνεται πιο εμφανές στην όρθια θέση ή με βήχα και έχει πιο προβλέψιμη συμπεριφορά, δηλαδή εμφανίζεται και υποχωρεί πιο εύκολα. Αυτό βέβαια δεν αρκεί μόνο του για ασφαλή διάγνωση, γιατί στην πράξη υπάρχουν επικαλύψεις και όχι σπάνια οι ασθενείς περιγράφουν με παρόμοιους όρους δύο διαφορετικές καταστάσεις.
Μπορεί να γίνει λάθος εκτίμηση;
Ναι, και αυτό είναι πιο συχνό απ’ όσο νομίζει κανείς. Μία μικρή μηροκήλη μπορεί αρχικά να θεωρηθεί «μια απλή βουβωνοκήλη» ή ακόμη και κάποια άλλη διόγκωση της περιοχής, όπως λεμφαδένας ή λίπωμα. Από την άλλη, ένα χαμηλά εντοπισμένο εξόγκωμα μπορεί να δημιουργήσει σύγχυση και να χρειάζεται προσεκτική διαφοροδιάγνωση.
Αυτός είναι και ο λόγος που η εμπειρία στην κλινική εξέταση της βουβωνομηριαίας χώρας παραμένει καθοριστική.
Πώς επιβεβαιώνεται η διαφορά;
Η διάκριση ξεκινά από την κλινική εξέταση. Η θέση της διόγκωσης, η σχέση της με το βήχα, η συμπεριφορά της σε ύπτια θέση και το φύλο του ασθενούς συχνά δίνουν πολύ ισχυρές ενδείξεις.
Όταν όμως η εικόνα δεν είναι απολύτως καθαρή, μπορεί να χρειαστεί υπερηχογράφημα βουβωνικής χώρας ή σε ορισμένες περιπτώσεις αξονική τομογραφία, ιδίως όταν τα συμπτώματα είναι άτυπα ή υπάρχει υποψία επιπλοκής. Η σύγχρονη βιβλιογραφία και οι διεθνείς οδηγίες δίνουν ιδιαίτερη έμφαση στο ότι στις γυναίκες χρειάζεται υψηλός δείκτης υποψίας για μηροκήλη, ακριβώς επειδή μπορεί να διαλάθει της διάγνωσης.
Γιατί η σωστή διάγνωση αλλάζει τη χειρουργική στρατηγική;
Η σωστή διάκριση έχει πρακτική σημασία σε τρία επίπεδα.
Πρώτον, αλλάζει ο βαθμός επείγοντος. Μια μηροκήλη δεν αντιμετωπίζεται με την ίδια άνεση αναμονής που μπορεί να ισχύει σε κάποιες επιλεγμένες περιπτώσεις βουβωνοκήλης, επειδή ο κίνδυνος περίσφιξης είναι μεγαλύτερος.
Δεύτερον, αλλάζει ο χειρουργικός σχεδιασμός. Ο στόχος δεν είναι απλώς να «μπει μέσα η κήλη», αλλά να αποκατασταθεί σωστά το ανατομικό έλλειμμα και η ευρύτερη περιοχή από την οποία μπορεί να προέρχονται κήλες.
Τρίτον, σε ορισμένες περιπτώσεις συνυπάρχουν περισσότερα από ένα ελλείμματα. Αναφέρεται ότι σημαντικό ποσοστό ασθενών με μηροκήλη μπορεί να έχει και βουβωνοκήλη ή να την αναπτύξει στη συνέχεια.
Ποιος είναι ο ρόλος της λαπαροσκοπικής προσέγγισης στη διάκριση;
Η λαπαροσκοπική προσέγγιση έχει ιδιαίτερη αξία επειδή προσφέρει πολύ καλή εικόνα της οπίσθιας ανατομίας της περιοχής. Αυτό βοηθά όχι μόνο στην αποκατάσταση αλλά και στην ακριβέστερη αναγνώριση του είδους της κήλης, ιδίως όταν η κλινική εικόνα προεγχειρητικά δεν είναι απολύτως ξεκάθαρη. Οι σύγχρονες οδηγίες υπογραμμίζουν ειδικά στις γυναίκες την αξία της ενδοσκοπικής/λαπαροσκοπικής διερεύνησης και αποκατάστασης, ακριβώς λόγω της συχνότερης παρουσίας μηροκήλης και του κινδύνου να παραμείνει αδιάγνωστη.
Πότε χρειάζεται άμεση χειρουργική εκτίμηση;
Είτε πρόκειται για μηροκήλη είτε για βουβωνοκήλη, ορισμένα σημεία δεν πρέπει να αγνοηθούν:
- έντονος ή επιδεινούμενος πόνος
- εξόγκωμα που δεν ανατάσσεται
- σκληρία ή ευαισθησία στην περιοχή
- ναυτία ή έμετοι
- διάταση κοιλιάς
- αδυναμία αποβολής αερίων ή κοπράνων
Σε τέτοιες περιπτώσεις η υποψία περίσφιξης είναι υπαρκτή και η εκτίμηση πρέπει να είναι άμεση.
Τελικά, γιατί έχει σημασία να ξεχωρίζουν;
Γιατί η βουβωνοκήλη είναι συχνότερη, αλλά η μηροκήλη είναι εκείνη που συχνότερα μπορεί να ξεγελάσει και να εξελιχθεί πιο επικίνδυνα. Γιατί μια γυναίκα με χαμηλή βουβωνική ενόχληση δεν πρέπει να αντιμετωπίζεται αυτομάτως σαν να έχει «απλώς μια βουβωνοκήλη». Και γιατί η σωστή ανατομική διάγνωση οδηγεί σε σωστότερη, ασφαλέστερη και πιο ολοκληρωμένη θεραπεία.
Αυτό είναι και το ουσιαστικό μήνυμα του άρθρου:
δεν έχει σημασία μόνο να διαπιστωθεί ότι υπάρχει κήλη, αλλά να αναγνωριστεί ποια κήλη είναι.
FAQ – Συχνές Ερωτήσεις
1. Ποια είναι η βασική διαφορά ανάμεσα σε μηροκήλη και βουβωνοκήλη;
Η βασική διαφορά είναι η ακριβής ανατομική θέση της κήλης. Η βουβωνοκήλη εμφανίζεται πιο ψηλά, στη βουβωνική χώρα, ενώ η μηροκήλη εντοπίζεται χαμηλότερα, κάτω από τον βουβωνικό σύνδεσμο, πιο κοντά στο άνω μέρος του μηρού.
2. Ποια από τις δύο είναι πιο συχνή;
Η βουβωνοκήλη είναι πολύ συχνότερη συνολικά. Η μηροκήλη είναι σαφώς πιο σπάνια, αλλά έχει ιδιαίτερη σημασία γιατί εμφανίζεται αναλογικά συχνότερα στις γυναίκες και συνδέεται πιο συχνά με επιπλοκές.
3. Γιατί η μηροκήλη θεωρείται πιο επικίνδυνη;
Η μηροκήλη έχει μεγαλύτερη πιθανότητα να περισφιχθεί, επειδή περνά από στενότερο ανατομικό σημείο. Αυτό σημαίνει ότι μπορεί πιο εύκολα να εγκλωβιστεί και να χρειαστεί επείγουσα χειρουργική αντιμετώπιση.
4. Μπορεί ένας ασθενής να ξεχωρίσει μόνος του αν έχει μηροκήλη ή βουβωνοκήλη;
Όχι πάντα. Και οι δύο μπορεί να προκαλέσουν εξόγκωμα ή ενόχληση χαμηλά στη βουβωνική χώρα. Η ακριβής διάκριση απαιτεί κλινική εξέταση από χειρουργό και, όταν χρειάζεται, υπερηχογράφημα ή άλλη απεικονιστική εξέταση.
5. Χρειάζονται πάντα χειρουργείο;
Η οριστική θεραπεία και για τις δύο είναι χειρουργική. Ειδικά στη μηροκήλη, η επέμβαση συνήθως συστήνεται πιο ξεκάθαρα λόγω του αυξημένου κινδύνου περίσφιξης.
Τελευταία ιατρική επιμέλεια: 06/03/2026 από τον Δρ. Γεώργιος Σάμπαλης, MD, PhD