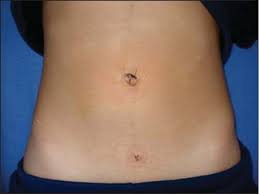
Η στομία (κολοστομία, ειλεοστομία ή ουροστομία) είναι για πολλούς ανθρώπους μια νέα «καθημερινότητα» που, με σωστή εκπαίδευση, γίνεται διαχειρίσιμη. Μερικές φορές όμως, μήνες ή και χρόνια μετά, εμφανίζεται μια προβολή/«φούσκωμα» γύρω από το στόμιο, που αλλάζει την εφαρμογή της συσκευής και προκαλεί δυσφορία. Αυτό συνήθως είναι Παραστομιακή Κήλη: μια κήλη του κοιλιακού τοιχώματος δίπλα στο στόμιο. (Στόχος εδώ είναι να το εξηγήσουμε καθαρά αλλά επιστημονικά σωστά, με πρακτικές οδηγίες για την καθημερινότητα.)

Τι είναι η Παραστομιακή Κήλη
Παραστομιακή Κήλη σημαίνει ότι από το «άνοιγμα» του κοιλιακού τοιχώματος, από όπου περνά το έντερο (ή ο ουρητήρας/ειλεϊκός αγωγός στην ουροστομία), χαλαρώνουν σταδιακά οι ιστοί γύρω από τη στομία και προβάλλει περιεχόμενο της κοιλιάς (έντερο/επίπλουν) δίπλα στο στόμιο.
- Δεν είναι “λάθος του ασθενούς”. Είναι γνωστή επιπλοκή της δημιουργίας στομίας.
- Μπορεί να είναι μικρή και ασυμπτωματική ή να προκαλεί σημαντικά προβλήματα.
Πόσο συχνή είναι;
Η συχνότητα αυξάνει με τον χρόνο. Σε μελέτες για τελικές κολοστομίες, η Παραστομιακή Κήλη μπορεί να εμφανιστεί σε σημαντικό ποσοστό μέσα στην πενταετία (π.χ. ~38% σε μία κλασική παρακολούθηση 5 ετών).
Σε πιο μακροχρόνια παρακολούθηση, αναφέρεται ότι η επίπτωση μπορεί να ξεπερνά το 50%, με επίπτωση στην ποιότητα ζωής.
(Οι αριθμοί διαφέρουν ανάλογα με τον τύπο στομίας, την τεχνική δημιουργίας, τα χαρακτηριστικά του ασθενούς και το πόσο «αυστηρά» τίθεται η διάγνωση.)
Παράγοντες κινδύνου
Κάποιοι παράγοντες είναι ανατομικοί/βιολογικοί και άλλοι σχετίζονται με την πίεση που δέχεται το κοιλιακό τοίχωμα:
- Αυξημένος ΔΜΣ/παχυσαρκία (αυξημένη ενδοκοιλιακή πίεση).
- Ηλικία και συνοδά νοσήματα (π.χ. υπέρταση έχει συσχετιστεί σε ορισμένες σειρές).
- Χρόνιος βήχας, ΧΑΠ, δυσκοιλιότητα/σφίξιμο, δυσουρία/προστατισμός.
- Υποθρεψία, κακή ποιότητα ιστών, κάπνισμα, θεραπεία με κορτικοστεροειδή (γενικά για επούλωση).
- Μεγαλύτερη διάμετρος στομίας και τεχνικές λεπτομέρειες στη δημιουργία της.
Συμπτώματα που μπορεί να προκαλεί
Μια Παραστομιακή Κήλη μπορεί να δώσει:
- «Φούσκωμα»/ασυμμετρία γύρω από τη στομία, που μεγαλώνει στην όρθια στάση ή με βήχα.
- Δυσκολία εφαρμογής της βάσης/σακουλιού, συχνές διαρροές, ερεθισμούς δέρματος.
- Αίσθημα βάρους, τραβήγματα, πόνο (συνήθως μη-οξύ).
- Σπανιότερα: επεισόδια απόφραξης (φούσκωμα κοιλιάς, ναυτία/έμετοι, διακοπή αερίων/κοπράνων).
Πότε είναι επείγον
Ζητήστε άμεσα ιατρική εκτίμηση αν υπάρχει:
- ξαφνικός έντονος πόνος γύρω από τη στομία,
- ερυθρότητα/θερμότητα/σκληρία,
- επίμονη ναυτία/έμετοι, κοιλιακή διάταση,
- αδυναμία να «μπει μέσα» μια κήλη που πριν ανατασσόταν,
- αλλαγή χρώματος της στομίας (π.χ. ωχρό/κυανό/μαύρο).
Πώς μπαίνει η διάγνωση
Στις περισσότερες περιπτώσεις αρκεί η κλινική εξέταση (όρθιος/ύπτια θέση, βήχας/Valsalva).
Αν χρειαστεί καλύτερη χαρτογράφηση (π.χ. για χειρουργικό σχεδιασμό ή όταν το εύρημα δεν είναι σαφές), χρησιμοποιείται αξονική τομογραφία.
Χρειάζεται πάντα χειρουργείο;
Όχι. Η αντιμετώπιση εξατομικεύεται. Οι κατευθυντήριες οδηγίες υπογραμμίζουν ότι η τεκμηρίωση δεν είναι ισχυρή για όλα τα σενάρια και η απόφαση βασίζεται σε συμπτώματα/λειτουργικότητα/κινδύνους.
Συντηρητική (μη χειρουργική) αντιμετώπιση
Είναι συχνά η πρώτη επιλογή όταν:
- η κήλη είναι μικρή,
- δεν υπάρχουν επεισόδια απόφραξης,
- το κύριο πρόβλημα είναι η εφαρμογή της συσκευής.
Πρακτικά μέτρα:
- Ζώνη/υποστήριξη στομίας (ιδίως σε δραστηριότητα).
- Ρύθμιση βάρους όπου είναι εφικτό.
- Αντιμετώπιση βήχα/δυσκοιλιότητας (λιγότερη πίεση στο τοίχωμα).
- Συνεργασία με στοματοθεραπευτή/νοσηλευτή για καλύτερη εφαρμογή βάσης, πρόληψη ερεθισμών και επιλογή υλικών.
Πότε προτείνεται χειρουργική αποκατάσταση
Συνήθεις λόγοι να συζητηθεί επέμβαση:
- επίμονη δυσκολία στη διαχείριση της συσκευής (διαρροές/δέρμα) παρά σωστή υποστήριξη,
- σημαντικός πόνος ή περιορισμός δραστηριοτήτων,
- υποτροπιάζοντα επεισόδια απόφραξης,
- επιπλοκές όπως περίσφιξη/στραγγαλισμός (επείγον).
(Η απλή παρουσία κήλης χωρίς συμπτώματα δεν σημαίνει αυτόματα χειρουργείο.)
Χειρουργικές επιλογές: τι γίνεται στην πράξη
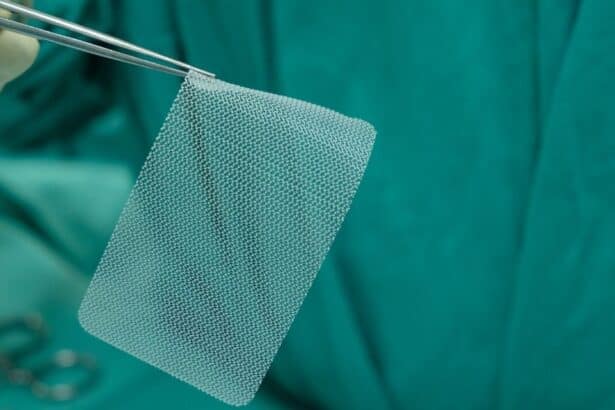
Σήμερα, στις περισσότερες περιπτώσεις η αποκατάσταση περιλαμβάνει πλέγμα (mesh), γιατί οι απλές συρραφές έχουν υψηλότερα ποσοστά υποτροπής. Οι τεχνικές διαφέρουν ανάλογα με την ανατομία, τον τύπο στομίας και το ιστορικό επεμβάσεων.

1) Μετακίνηση στομίας (stoma relocation)
Δημιουργία νέου στομίου σε άλλο σημείο. Μπορεί να είναι χρήσιμη σε επιλεγμένες περιπτώσεις, αλλά δημιουργεί νέο “αδύναμο σημείο” και δεν είναι πάντα η καλύτερη λύση, ειδικά αν το κοιλιακό τοίχωμα είναι ήδη επιβαρυμένο.
2) Αποκατάσταση με πλέγμα – διαμορφώσεις (Keyhole, Sugarbaker κ.ά.)
- Keyhole: το πλέγμα έχει άνοιγμα σαν «κλειδαρότρυπα» για να περάσει το έντερο.
- Sugarbaker: το πλέγμα καλύπτει το έλλειμμα και το έντερο “δρομολογείται” πλαγίως κάτω από το πλέγμα.
Σε συγκριτικές αναλύσεις, η τεχνική Sugarbaker έχει συσχετιστεί με χαμηλότερη υποτροπή σε σχέση με το keyhole (σε μετα-ανάλυση, στατιστικά σημαντική μείωση υποτροπής).
Υπάρχουν και συνδυαστικές/νεότερες παραλλαγές (π.χ. “sandwich”, “hybrid”) που σε ορισμένες αναλύσεις εμφανίζουν πολύ χαμηλές υποτροπές, με την επιφύλαξη ότι τα δεδομένα δεν είναι πάντα από μεγάλες τυχαιοποιημένες μελέτες.
3) Ανοικτή vs λαπαροσκοπική vs ρομποτική προσέγγιση
- Ανοικτή: χρήσιμη όταν υπάρχει πολύπλοκη ανατομία, μεγάλος σάκος, συμφύσεις, δερματικά προβλήματα.
- Λαπαροσκοπική/Ρομποτική: μικρότερες τομές, καλύτερη επισκόπηση του τοιχώματος σε κάποιους ασθενείς και δυνατότητα συγκεκριμένων τεχνικών τοποθέτησης πλέγματος. Η επιλογή όμως είναι εξατομικευμένη.
Πρόληψη: μπορεί να μειωθεί ο κίνδυνος;
Υπάρχει ισχυρό ενδιαφέρον για την προφυλακτική τοποθέτηση πλέγματος κατά τη δημιουργία μόνιμης (ιδίως τελικής κολοστομίας), γιατί φαίνεται να μειώνει την πιθανότητα εμφάνισης παραστομιακής κήλης. Αυτό υποστηρίζεται από ευρωπαϊκές κατευθυντήριες οδηγίες.
Νεότερες συνοπτικές εργασίες/μεθοδολογικές ενημερώσεις συνοψίζουν ότι η προφυλακτική ενίσχυση μπορεί να μειώνει τον μακροχρόνιο κίνδυνο κήλης, με αξιολόγηση πάντα της περίπτωσης και της τεχνικής.
Τι να περιμένετε μετά την αποκατάσταση
Η ανάρρωση και οι οδηγίες εξαρτώνται από την προσπέλαση και την έκταση της αποκατάστασης, αλλά συνήθως περιλαμβάνουν:
- σταδιακή επάνοδο σε δραστηριότητες,
- οδηγίες για άρση βάρους τις πρώτες εβδομάδες,
- φροντίδα τραύματος/στομίας και επανεκτίμηση εφαρμογής υλικών,
- ρεαλιστική συζήτηση για τον κίνδυνο υποτροπής (υπάρχει σε όλες τις τεχνικές—απλώς μειώνεται με σωστή επιλογή).
Μικρό πρακτικό “checklist” για ασθενείς με στομία
Αν παρατηρείτε αλλαγή γύρω από τη στομία, βοηθά να σημειώσετε:
- Πότε εμφανίζεται (όρθιος/μετά φαγητό/με βήχα);
- Υπάρχει πόνος ή απλώς «βάρος»;
- Έχετε διαρροές ή ερεθισμένο δέρμα πιο συχνά;
- Έχετε επεισόδια που θυμίζουν απόφραξη;
- Μεγαλώνει προοδευτικά;
Αυτές οι λεπτομέρειες κάνουν τη συζήτηση στο ιατρείο πολύ πιο συγκεκριμένη.
Σημαντική σημείωση
Το κείμενο είναι ενημερωτικό και δεν αντικαθιστά εξατομικευμένη ιατρική εκτίμηση. Η Παραστομιακή Κήλη μπορεί να είναι από «ήπια ενόχληση» μέχρι κατάσταση που απαιτεί άμεση αντιμετώπιση—γι’ αυτό η κλινική αξιολόγηση έχει σημασία.
FAQ – Συχνές Ερωτήσεις
1) Τι είναι η Παραστομιακή Κήλη;
Είναι κήλη του κοιλιακού τοιχώματος δίπλα στη στομία, όπου προβάλλει περιεχόμενο της κοιλιάς (π.χ. έντερο/επίπλουν) γύρω από το στόμιο, προκαλώντας διόγκωση και δυσκολία εφαρμογής της συσκευής.
2) Ποια είναι τα πιο συχνά συμπτώματα;
Ορατό «φούσκωμα» που αυξάνει σε όρθια στάση/βήχα, αίσθημα βάρους ή πόνος, διαρροές και ερεθισμός δέρματος λόγω κακής εφαρμογής της βάσης/σακουλιού.
3) Πότε είναι επείγον να με δει γιατρός;
Όταν υπάρχει έντονος πόνος, ερυθρότητα/σκληρία, επίμονοι εμετοί ή κοιλιακή διάταση, διακοπή αερίων/κοπράνων, ή αν η κήλη δεν ανατάσσεται όπως πριν.
4) Χρειάζεται πάντα χειρουργείο;
Όχι. Αν είναι ήπια και διαχειρίσιμη, συχνά αρκεί συντηρητική αντιμετώπιση (ζώνη/υποστήριξη, σωστή εφαρμογή υλικών, έλεγχος βήχα/δυσκοιλιότητας, ρύθμιση βάρους). Χειρουργείο συζητάμε σε επίμονα προβλήματα ή επιπλοκές.
5) Ποιες είναι οι βασικές χειρουργικές επιλογές;
Συνήθως αποκατάσταση με πλέγμα γύρω από τη στομία (με διαφορετικές τεχνικές τοποθέτησης) ή, σε επιλεγμένες περιπτώσεις, μετακίνηση της στομίας. Η επιλογή εξαρτάται από ανατομία, συμπτώματα και προηγούμενα χειρουργεία.
Τελευταία ιατρική επιμέλεια: 25/01/2026 από τον Δρ. Γεώργιος Σάμπαλης, MD, PhD