Τί είναι η Βουβωνοκήλη (Inguinal Hernia)
- Η βουβωνοκήλη (inguinal hernia) είναι η συχνότερη μορφή κήλης του κοιλιακού τοιχώματος και εμφανίζεται ως φούσκωμα στη βουβωνική χώρα, συνήθως με πόνο, αίσθημα βάρους ή “τραβήγματος” όταν κινείστε ή σηκώνετε βάρος.
- Δεν υποχωρεί μόνη της και δεν “θεραπεύεται” με ζώνες, ασκήσεις ή φάρμακα· όλα αυτά μπορεί απλώς να καθυστερήσουν τη σωστή αντιμετώπιση. Η οριστική λύση είναι η χειρουργική αποκατάσταση.
- Οφείλεται σε ένα “αδύναμο σημείο” χαμηλά στην κοιλιά, από όπου προβάλλει έντερο ή λίπος προς τα έξω. Το σημείο αυτό μπορεί να είναι συγγενές ή να έχει αποδυναμωθεί με τα χρόνια από καταπόνηση, βαρειές δουλειές, χρόνιο βήχα ή δυσκοιλιότητα.
- Η σύγχρονη αποκατάσταση γίνεται σχεδόν πάντα με πλέγμα, με ανοικτή, λαπαροσκοπική (TEP/TAPP) ή ρομποτική μέθοδο. Οι ελάχιστα επεμβατικές τεχνικές προσφέρουν συνήθως λιγότερο πόνο, καλύτερο λειτουργικό αποτέλεσμα και ταχύτερη επιστροφή στις δραστηριότητες.
- Η προγραμματισμένη, έγκαιρη αποκατάσταση είναι πολύ ασφαλέστερη από ένα επείγον χειρουργείο λόγω περίσφιξης. Στα περισσότερα περιστατικά ο ασθενής περπατά την ίδια ημέρα και επιστρέφει γρήγορα στην εργασία και την άθληση με σαφές, εξατομικευμένο πλάνο.
Αίτια και παράγοντες κινδύνου βουβωνοκήλης
Η βουβωνοκήλη (inguinal hernia) μπορεί να εμφανιστεί από τη νεογνική έως την τρίτη ηλικία και συνήθως οφείλεται σε συνδυασμό συγγενών και επίκτητων παραγόντων. Μερικοί άνθρωποι έχουν εκ γενετής πιο «αδύναμο» βουβωνικό πόρο ή χαλαρό συνδετικό ιστό, που με τα χρόνια υποχωρεί ευκολότερα.
Η χρόνια αύξηση της ενδοκοιλιακής πίεσης (παχυσαρκία, χειρωνακτική εργασία, άρση βαρών, εμμένουσα δυσκοιλιότητα, χρόνιος βήχας/ΧΑΠ, δυσουρία από προστάτη, εγκυμοσύνη, ασκίτης), η μεγαλύτερη ηλικία, το ανδρικό φύλο, το κάπνισμα και προηγούμενα χειρουργεία στη βουβωνική χώρα αυξάνουν τον κίνδυνο εμφάνισης ή υποτροπής.
Ποια είναι τα συνήθη συμπτώματα;
Κλασικό σύμπτωμα είναι ένα εξόγκωμα στη βουβωνική χώρα, το οποίο:
- εμφανίζεται ή μεγαλώνει όταν στέκεστε, βήχετε ή σηκώνετε βάρος
- συχνά μικραίνει ή «χάνεται» όταν ξαπλώνετε
- συνοδεύεται από πόνο, κάψιμο ή αίσθημα βάρους.
Πολλοί ασθενείς περιγράφουν αρχικά ένα «πιάσιμο» στη βουβωνική χώρα, που αργότερα συνοδεύεται από ένα μικρό «αυγό» ή «μπαλόνι». Ο πόνος επιδεινώνεται με:
- αύξηση της ενδοκοιλιακής πίεσης (βήχας, γέλιο, άρση βάρους)
- παρατεταμένη ορθοστασία και έντονη κινητικότητα
- κινήσεις του εντέρου.
Σε άλλους δεν υπάρχει εμφανές φούσκωμα και η κήλη γίνεται αντιληπτή μόνο από τον πόνο ή ανακαλύπτεται τυχαία στην κλινική εξέταση ή σε υπερηχογράφημα.
Η κήλη μπορεί να είναι:
- ανατάξιμη – «μπαίνει μέσα» με ήπια πίεση ή όταν ξαπλώνετε
- μη ανατάξιμη – παραμένει έξω, δεν επανέρχεται εύκολα και έχει αυξημένο κίνδυνο περίσφιξης.
Πόνος στην αριστερή βουβωνική χώρα
Στην αριστερή πλευρά συχνά συμμετέχει τμήμα του παχέος εντέρου (σιγμοειδές), γι’ αυτό ο πόνος μπορεί να συνοδεύεται από:
- δυσκοιλιότητα
- φουσκώματα και μετεωρισμό
- αίσθημα «μπλοκαρίσματος» στην κοιλιά.
Πόνος στη δεξιά βουβωνική χώρα
Στη δεξιά πλευρά συχνότερα προβάλλει λεπτό έντερο ή επιπλόον, με αποτέλεσμα:
- κωλικοειδή άλγη στην κοιλιά
- ναυτία ή/και εμέτους
- μετεωρισμό, ενίοτε με συμπτώματα ατελούς ειλεού.
Πότε γίνεται επείγον; Επιπλοκές βουβωνοκήλης & πότε να πάτε στον χειρουργό
Η βουβωνοκήλη (Inguinal Hernia) δεν «μαζεύει» μόνη της και, αν μείνει χωρίς αντιμετώπιση, υπάρχει κίνδυνος περίσφιξης και ειλεού, δηλαδή να παγιδευτεί και να στραγγαλιστεί έντερο μέσα στην κήλη. Σε αυτή την περίπτωση η κατάσταση γίνεται επείγουσα και απαιτείται άμεση χειρουργική αντιμετώπιση.
Επικοινωνήστε άμεσα με χειρουργό ή πηγαίνετε σε Τμήμα Επειγόντων αν:
- Ο πόνος στη βουβωνική χώρα γίνεται ξαφνικά έντονος, συνεχής ή «σφικτός».
- Η διόγκωση στη βουβωνική χώρα μεγαλώνει, σκληραίνει και δεν «ξαναμπαίνει» μέσα όπως πριν.
- Εμφανιστεί ερυθρότητα ή θερμότητα πάνω από την κήλη.
- Συνοδεύεται από ναυτία, εμετούς, φούσκωμα στην κοιλιά ή αδυναμία αποβολής αερίων/κοπράνων (ειλεός).
- Έχετε πυρετό ή έντονη κακουχία μαζί με τα παραπάνω συμπτώματα.
Κλείστε προγραμματισμένο ραντεβού με χειρουργό όταν:
- Βλέπετε ή ψηλαφάτε μια «μπαλίτσα» στη βουβωνική χώρα που εμφανίζεται με την ορθοστασία ή την προσπάθεια.
- Νιώθετε «τράβηγμα», βάρος ή ενόχληση στη βουβωνική περιοχή, ειδικά στο περπάτημα ή τη γυμναστική.
- Η κήλη έχει διαγνωσθεί, αλλά δεν έχετε ακόμη εκτιμήσει τις επιλογές θεραπείας σας.
Διάγνωση – ποιες εξετάσεις χρειάζονται;
Η διάγνωση βασίζεται κυρίως σε:
- προσεκτική κλινική εξέταση από έμπειρο χειρουργό
- αναλυτική λήψη ιστορικού (συμπτώματα, διάρκεια, συννοσηρότητες, φύση εργασίας κ.λπ.).
Ο χειρουργός εκτιμά το μέγεθος, το είδος και τη θέση της κήλης, διαφοροδιαγιγνώσκει βουβωνοκήλη από μηροκήλη ή άλλες παθήσεις και αξιολογεί τον κίνδυνο περίσφιξης.
Συμπληρωματικές εξετάσεις:
- Υπερηχογράφημα βουβωνικής χώρας (ιδανικά δυναμικό)
- αναδεικνύει λανθάνουσες ή αρχόμενες κήλες
- επιτρέπει παράλληλο έλεγχο οσχέου (υδροκήλη, οσχεοκήλη, κιρσοκήλη κ.ά.).
- Αξονική τομογραφία κάτω κοιλίας
- σε επιλεγμένες περιπτώσεις ή όταν η κήλη είναι τυχαίο εύρημα.

Πότε χρειάζεται χειρουργική επέμβαση;
Συνήθως προτείνεται χειρουργείο όταν:
- υπάρχει πόνος ή ενόχληση
- το εξόγκωμα αυξάνεται σε μέγεθος
- η αναταξιμότητα μειώνεται
- η καθημερινότητα επηρεάζεται.
Η επέμβαση γίνεται επείγουσα όταν:
- εμφανιστεί ξαφνικά έντονος πόνος
- το εξόγκωμα γίνει σκληρό και μη ανατάξιμο
- συνυπάρχουν ναυτία/εμετοί, πυρετός, φούσκωμα – σημεία πιθανής περίσφιξης/ειλεού.
Σε άνδρες με μικρή, ανατασσόμενη και σχεδόν ασυμπτωματική κήλη μπορεί σε επιλεγμένες περιπτώσεις να επιλεγεί «ενεργή παρακολούθηση», υπό τακτική κλινική επανεκτίμηση και σαφή ενημέρωση για τα σημάδια κινδύνου.
Στις γυναίκες συστήνεται συχνά προγραμματισμένη αποκατάσταση, λόγω αυξημένης πιθανότητας μη αναγνωρισμένης μηροκήλης.
Γενικά, η προγραμματισμένη αποκατάσταση είναι τεχνικά ευκολότερη, ασφαλέστερη και με μικρότερο κίνδυνο σοβαρών επιπλοκών σε σχέση με μια επείγουσα επέμβαση.
Επιλογές χειρουργικής θεραπείας βουβωνοκήλης
Η βουβωνοκήλη θεραπεύεται μόνο χειρουργικά. Ο στόχος κάθε επέμβασης είναι:
- να επαναφέρει τα σπλάχνα στη φυσιολογική τους θέση (ανάταξη)
- να ενισχύσει το αδύναμο σημείο του κοιλιακού τοιχώματος (αποκατάσταση), συνήθως με πλέγμα
- με τη μικρότερη δυνατή επιβάρυνση, χαμηλό πόνο και ελάχιστη πιθανότητα υποτροπής.
Οι μέθοδοι χωρίζονται σε:
- Κλασικές – ανοικτές επεμβάσεις
- Ελάχιστα επεμβατικές – λαπαροσκοπικές ή ρομποτικές επεμβάσεις.
Ανοικτή χειρουργική επέμβαση (Lichtenstein)
Ανοικτή αποκατάσταση (Lichtenstein κ.ά.) γίνεται με μικρή τομή στη βουβωνική χώρα και μπορεί να πραγματοποιηθεί με τοπική/ραχιαία/γενική αναισθησία. Η πιο καθιερωμένη μορφή είναι η “χωρίς τάση” αποκατάσταση με πλέγμα (Lichtenstein).
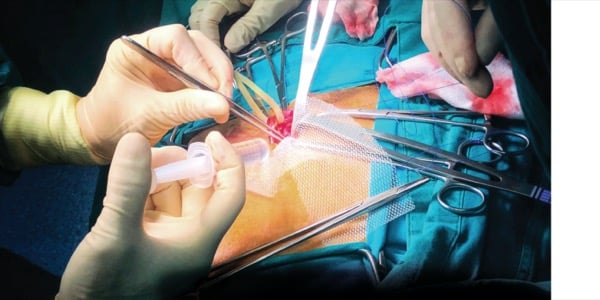
Λαπαροσκοπική επέμβαση TAPP
Λαπαροσκοπική TAPP είναι προπεριτοναϊκή αποκατάσταση με πλέγμα μέσω ενδοκοιλιακής προσπέλασης. Χρησιμοποιείται σε επιλεγμένες περιπτώσεις και η επιλογή έναντι TEP εξαρτάται από τα χαρακτηριστικά της κήλης και την εμπειρία της ομάδας. (Δείτε αναλυτικά: “TEP vs TAPP”).
Ρομποτική επέμβαση βουβωνοκήλης
Ρομποτική αποκατάσταση βουβωνοκήλης εφαρμόζει τις αρχές της ελάχιστα επεμβατικής αποκατάστασης με 3D μεγέθυνση και πολύ ακριβείς χειρισμούς. Μπορεί να είναι ιδιαίτερα χρήσιμη σε πιο απαιτητικά περιστατικά (π.χ. υποτροπές/αμφοτερόπλευρες/σύνθετη ανατομία). Διαβάστε αναλυτικά τη ρομποτική επέμβαση βουβωνοκήλης εδώ.
Λαπαροσκοπική αποκατάσταση βουβωνοκήλης (TEP)
Η τεχνική TEP (Totally Extraperitoneal Repair) είναι μια σύγχρονη λαπαροσκοπική μέθοδος αποκατάστασης βουβωνοκήλης, κατά την οποία η προσπέλαση γίνεται εκτός της κοιλιακής κοιλότητας. Στόχος είναι η σταθερή ενίσχυση του κοιλιακού τοιχώματος με πλέγμα, με μικρές τομές και συνήθως γρήγορη επάνοδο στις καθημερινές δραστηριότητες. Η επιλογή τεχνικής (TEP / TAPP / ανοικτή / ρομποτική) γίνεται εξατομικευμένα, ανάλογα με τον τύπο της κήλης, το ιστορικό επεμβάσεων και τις ανάγκες του ασθενούς.
Πότε συζητιέται συχνότερα η TEP;
- Σε αμφοτερόπλευρη βουβωνοκήλη (και στις δύο πλευρές)
- Σε υποτροπή μετά από ανοικτή επέμβαση
- Όταν ζητείται μικρότερος χειρουργικός τραυματισμός και γρήγορη κινητοποίηση
- Σε άτομα που θέλουν καθαρό πλάνο ανάρρωσης και επιστροφής στη δραστηριότητα
Για αναλυτική περιγραφή της τεχνικής, σύγκριση TEP vs TAPP, ανάρρωση (πρώτες 72 ώρες), και συχνές ερωτήσεις, δείτε την ειδική σελίδα: Λαπαροσκοπική επέμβαση βουβωνοκήλης – Μέθοδος TEP
Ανάρρωση μετά την αποκατάσταση βουβωνοκήλης
Η ανάρρωση είναι συνήθως γρήγορη και εξαρτάται από την τεχνική (ανοικτή/TEP/TAPP/ρομποτική) και το προφίλ του ασθενούς.
Τι είναι συχνά φυσιολογικό τις πρώτες ημέρες
- περπάτημα από την ίδια μέρα
- ήπιος πόνος/«τέντωμα» που βελτιώνεται σταδιακά
- μικρό πρήξιμο/μελανιές στη βουβωνική χώρα ή στο όσχεο
- σταδιακή επιστροφή σε κανονική διατροφή
(Το ντους συνήθως επιτρέπεται από την επόμενη ημέρα, σύμφωνα με τις οδηγίες.)
Πότε να επικοινωνήσω για έλεγχο
- πυρετός ή ρίγος
- πόνος που επιδεινώνεται αντί να βελτιώνεται
- έντονη ερυθρότητα/έκκριση από το τραύμα
- δυσκολία στην ούρηση που επιμένει
👉 Για αναλυτικό πλάνο επιστροφής σε οδήγηση/εργασία/άθληση και “πρώτες 72 ώρες” δείτε:
- TEP – Μετεγχειρητικά (72 ώρες & οδηγίες)
- Ρομποτική επέμβαση βουβωνοκήλης – Μετεγχειρητική πορεία
Πιθανές επιπλοκές μετά το χειρουργείο και τι να προσέξετε
Οι σοβαρές επιπλοκές είναι σπάνιες, ειδικά όταν η επέμβαση γίνεται προγραμματισμένα και από εξειδικευμένη ομάδα.
Πιθανές επιπλοκές:
- επιπλοκές από το τραύμα (αιμάτωμα, ορώδης συλλογή, λοίμωξη)
- χρόνιος πόνος ή νευραλγία, συχνότερα στην ανοικτή μέθοδο
- σπάνια επιπλοκές από την αναισθησία ή τα ενδοκοιλιακά όργανα.
Με τις ελάχιστα επεμβατικές τεχνικές (TEP/TAPP/ρομποτική):
- οι επιπλοκές από το τραύμα μειώνονται σημαντικά
- η πιθανότητα χρόνιου πόνου είναι χαμηλή, εξαρτάται όμως σε μεγάλο βαθμό από την εμπειρία του χειρουργού.
Επικοινωνήστε άμεσα με τον γιατρό σας αν:
- έχετε πυρετό > 38°C
- παρουσιάσετε έντονο ή επιδεινούμενο πόνο
- δείτε ερυθρότητα, έντονο πρήξιμο ή έκκριση υγρού από το τραύμα
- έχετε δυσκολία στην ούρηση ή στη λειτουργία του εντέρου
- παρατηρήσετε νέα, απότομη διόγκωση στην περιοχή της κήλης.
Ζώνη για βουβωνοκήλη – τι ρόλο παίζει;
Η λεγόμενη «ζώνη κήλης» μπορεί σε ορισμένους ασθενείς να προσφέρει προσωρινή ανακούφιση από το βάρος ή το τράβηγμα στη βουβωνική χώρα, αλλά δεν διορθώνει την κήλη ούτε προλαμβάνει τις επιπλοκές της. Η μακροχρόνια χρήση της, ειδικά χωρίς τακτικό έλεγχο από χειρουργό, μπορεί να καθυστερήσει την οριστική λύση και σε κάποιες περιπτώσεις να κάνει την επέμβαση πιο απαιτητική, λόγω τοπικής ίνωσης και διεύρυνσης του χάσματος. Για τον λόγο αυτό, η ζώνη – όταν χρησιμοποιείται – πρέπει να θεωρείται μόνο ως προσωρινό βοήθημα σε επιλεγμένες περιπτώσεις και πάντα μέσα σε ένα σαφές πλάνο προγραμματισμένης αποκατάστασης. Μπορείτε να διαβάσετε αναλυτικά για τα υπέρ και τα κατά της ζώνης στο ειδικό άρθρο μου για τη ζώνη στη βουβωνοκήλη και την επίδρασή της στο χειρουργείο.
Ειδικές περιπτώσεις βουβωνοκήλης
Βουβωνοκήλη στη γυναίκα
Στις γυναίκες η βουβωνοκήλη είναι πιο σπάνια, αλλά συχνά συνυπάρχει ή «κρύβει» μηροκήλη. Μπορεί να είναι ευθεία ή λοξή, με τη διαφορά ότι στη λοξή κήλη το σπλάχνο ακολουθεί την πορεία του στρογγυλού συνδέσμου της μήτρας προς το αιδοίο.

Η σωστή διάγνωση (βουβωνοκήλη vs μηροκήλη) έχει σημασία γιατί:
- η μηροκήλη έχει υψηλότερο κίνδυνο περίσφιξης
- συχνά ενδείκνυται προγραμματισμένη αποκατάσταση, ακόμη και σε μικρά ενοχλήματα.
Μεγάλες / οσχεοβουβωνοκήλες
Στην οσχεοβουβωνοκήλη, εντερικές έλικες ή άλλοι ιστοί κατεβαίνουν μέσα από τον βουβωνικό πόρο μέχρι το όσχεο (στους άνδρες) ή τα μεγάλα χείλη (στις γυναίκες).
Χαρακτηριστικά:
- μεγάλη διόγκωση
- πόνος ή δυσφορία
- σε βαριές περιπτώσεις, ακόμα και εντερικοί ήχοι στο όσχεο.
Αυτές οι κήλες έχουν αυξημένο κίνδυνο επιπλοκών και απαιτούν προσεκτικό σχεδιασμό της επέμβασης.
Υποτροπιάζουσα βουβωνοκήλη
Μετά από κλασική ανοικτή επέμβαση (με ή χωρίς πλέγμα), μπορεί σπάνια να εμφανιστεί υποτροπή. Στις περιπτώσεις αυτές:
- η λαπαροσκοπική μέθοδος TEP θεωρείται ιδανική επιλογή, γιατί προσεγγίζει την περιοχή από διαφορετικό επίπεδο (προπεριτοναϊκά)
- μειώνει τα προβλήματα από τις συμφύσεις του προηγούμενου χειρουργείου.
Βουβωνοκήλη σε αθλητές
Οι αθλητές συχνά έχουν:
- αυξημένη ενδοκοιλιακή πίεση
- έντονη καταπόνηση του κοιλιακού τοιχώματος.
Σε αυτούς, οι ελάχιστα επεμβατικές τεχνικές (ιδίως TEP και ρομποτική) προσφέρουν:
- χαμηλό πόνο
- γρήγορη επιστροφή σε προπόνηση/αγωνιστική δράση
- άριστο ανατομικό έλεγχο και στις δύο πλευρές.
Μπορειτε να διαβάσετε περισσότερα στην σελίδα μου Κήλη στούς Αθλητές
Κόστος επέμβασης & ασφαλιστική κάλυψη
Το κόστος μιας επέμβασης βουβωνοκήλης εξαρτάται από τη μέθοδο (ανοικτή, λαπαροσκοπική, ρομποτική), το είδος της αναισθησίας, την κατηγορία του δωματίου και τυχόν συνοδά προβλήματα υγείας. Πολλά ιδιωτικά ασφαλιστικά συμβόλαια καλύπτουν μέρος ή και το σύνολο των εξόδων, ανάλογα με τους όρους του συμβολαίου, ενώ σε ορισμένες περιπτώσεις μπορεί να χρησιμοποιηθεί και δημόσια κάλυψη ή εταιρικό ασφαλιστήριο. Πριν τον προγραμματισμό της επέμβασης, η γραμματεία μας ενημερώνει αναλυτικά για το πιθανό κόστος και τις δυνατότητες ασφαλιστικής αποζημίωσης, ώστε να έχετε ξεκάθαρη εικόνα χωρίς «κρυφές» χρεώσεις.
Δείτε αναλυτικά για το Κόστος Νοσηλείας εδω.
Συνέντευξη του Χειρουργού Σάμπαλη Γεώργιου για την Μέθοδο TEP.
Γιατί να επιλέξετε τον Δρ. Γεώργιο Σάμπαλη για την αποκατάσταση βουβωνοκήλης;
Ο Δρ. Γεώργιος Σάμπαλης είναι Διευθυντής Γενικής, Λαπαροσκοπικής & Ρομποτικής Χειρουργικής στο Ιατρικό Κέντρο Αθηνών, με εκτενή εμπειρία στην ελάχιστα επεμβατική αποκατάσταση βουβωνοκήλης.
- Έχει εξειδίκευση στη λαπαροσκοπική και ρομποτική χειρουργική κηλών, εφαρμόζοντας με συνέπεια τεχνικές TEP/TAPP και ρομποτικής προπεριτοναϊκής αποκατάστασης.
- Αντιμετωπίζει καθημερινά απλές και σύνθετες βουβωνοκήλες, διπλές και υποτροπιάζουσες, σε ασθενείς κάθε ηλικίας, αθλητές και παχύσαρκους.
- Ως Πρόεδρος της Ελληνικής Εταιρείας Ενδοσκοπικής Χειρουργικής (ΕΕΕΧ) 2023-2024, συμμετέχει ενεργά στη διαμόρφωση και διάδοση των σύγχρονων κατευθυντήριων γραμμών για την ελάχιστα επεμβατική χειρουργική κηλών.
- Στο άρθρο του Ιατρικού Κέντρου Αθηνών για τη λαπαροσκοπική μέθοδο TEP, παρουσιάζει με σαφήνεια τα πλεονεκτήματα και τα κριτήρια επιλογής ασθενών, σε πλήρη ευθυγράμμιση με την καθημερινή κλινική πρακτική της ομάδας του.
Στόχος είναι μια ασφαλής, εξατομικευμένη και ανώδυνη αποκατάσταση της βουβωνοκήλης, με σεβασμό στις ανάγκες, τον τρόπο ζωής και τις προτεραιότητες κάθε ασθενούς.
FAQ – Συχνές Ερωτήσεις
- Τι είναι η βουβωνοκήλη;
- Είναι “άνοιγμα” ή αδυναμία στο βουβωνικό κανάλι, από όπου προβάλλει λίπος ή/και έντερο και δημιουργείται φούσκωμα στη βουβωνική χώρα, που μεγαλώνει με ορθοστασία, βήχα ή άρση βάρους.
- Ποια είναι τα συχνότερα συμπτώματα και ποια κόκκινα σημάδια;
- Ορατό/ψηλαφητό φούσκωμα, αίσθημα βάρους ή πόνος που επιδεινώνεται με προσπάθεια. Άμεση εκτίμηση αν η κήλη δεν “μπαινοβγαίνει” (μη ανατασσόμενη), υπάρχει έντονος συνεχής πόνος, κοκκίνισμα ή ναυτία/εμέτος—κίνδυνος περίσφιξης.
- Από τι προκαλείται; Ποιοι είναι οι παράγοντες κινδύνου;
- Συγγενής αδυναμία του βουβωνικού καναλιού, χρόνια αύξηση ενδοκοιλιακής πίεσης (βήχας, δυσκοιλιότητα, άρση βαρών), παχυσαρκία, ηλικία, κάπνισμα, προηγούμενη επέμβαση/υποτροπή.
- Χρειάζεται πάντα χειρουργείο;
- Η οριστική θεραπεία είναι χειρουργική. Ασυμπτωματικές μικρές κήλες μπορούν να παρακολουθούνται, όμως η αύξηση μεγέθους ή τα συμπτώματα είναι ένδειξη για προγραμματισμένη αποκατάσταση ώστε να αποφευχθεί περίσφιξη.
- Ποιες τεχνικές υπάρχουν (Lichtenstein, TEP, TAPP, ρομποτική);
- Ανοικτή Lichtenstein: τομή, πλέγμα πάνω από το έλλειμμα. • TEP/TAPP (λαπαροσκοπικές): μικρές οπές, πλέγμα από μέσα, συχνά λιγότερος πόνος/ταχύτερη επιστροφή. • Ρομποτική: λαπαροσκοπική τεχνική με 3D όραση/ακρίβεια, βοηθητική σε διπλές, υποτροπές ή περίπλοκες ανατομίες. Η επιλογή εξατομικεύεται.
Συχνότερες ειδικές μορφές και κλινικά σενάρια βουβωνοκήλης
Δείτε αναλυτικά ειδικές μορφές, συχνές απορίες και πρακτικά κλινικά σενάρια που σχετίζονται με τη βουβωνοκήλη.
Τελευταία ιατρική επιμέλεια: 22/01/2026 από τον Δρ. Γεώργιος Σάμπαλης, MD, PhD

