Η κιρσοκήλη είναι διάταση ελικοειδής των φλεβών του γεννητικού οργάνου του άρρενος (σπερματικές φλέβες), και η ετυμολογία της λέξεως προέρχεται από τους κιρσούς (των φλεβών) και την κήλη, λόγω του ότι παρουσιάζεται στην ανατομική περιοχή που δημιουργείται η κήλη στους άνδρες.
Φυσικά λοιπόν κατ’ αρχήν αφορά μόνο τον ανδρικό πληθυσμό, και στο 90% των περιπτώσεων δημιουργείται στην αριστερή μεριά, λόγω καθαρά ανατομικών λόγων: Η αριστερή σπερματική φλέβα, εκβάλλει κάθετα στην αριστερή νεφρική, ενώ η δεξιά σπερματική εκβάλλει απ’ευθείας στην κάτω κοίλη φλέβα.

Η κιρσοκήλη στην πραγματικότητα είναι ανεπάρκεια του φλεβικού συστήματος να επιστρέψει φυσιολογικά το αίμα στην καρδιά, λόγω διαταραχών των βαλβίδων αυτού. Σαν αποτέλεσμα, το αίμα λιμνάζει στο φλεβικό δίκτυο το οποίο διατείνεται με επακόλουθο τον σχηματισμό κομβολοειδούς διάτασης του, και αύξησης της θερμοκρασίας του συστοίχου οργάνου.
Το αποτέλεσμα είναι η σταδιακά επερχόμενη μείωση της σπερματογένεσης.
«Η λαπαροσκοπική απολίνωση κιρσοκήλης είναι ελάχιστα επεμβατική τεχνική που αντιμετωπίζει αποτελεσματικά τη διάταση των σπερματικών φλεβών. Προσφέρει άριστη ορατότητα και δυνατότητα ταυτόχρονης απολίνωσης πολλαπλών κλάδων, γεγονός που την καθιστά ιδιαίτερα χρήσιμη σε αμφοτερόπλευρη κιρσοκήλη ή όταν συνδυάζεται με άλλη λαπαροσκοπική επέμβαση. Με σύγχρονη λεμφαγγειο-διατήρηση περιορίζεται ο κίνδυνος υδροκήλης, ενώ η ανάρρωση είναι συνήθως ταχεία. Η επιλογή τεχνικής εξατομικεύεται πάντα με βάση την κλινική εικόνα και τις προτεραιότητες του ασθενούς.»
Συμπτώματα κιρσοκήλης
Εκτός από το γεγονός ότι η διάταση των φλεβών μπορεί να γίνει ιδιαίτερα μεγάλη και εμφανής, σε σημαντικό ποσοστό οι ασθενείς παραπονούνται για πόνο ο οποίος επιτείνεται κατά την παρατεταμένη ορθοστασία ή την κόπωση. Η συμφόρηση του αίματος προκαλεί άνοδο της θερμοκρασίας , καθώς και μειωμένη παροχή οξυγόνου, λόγω κακής κυκλοφορίας, επηρεάζοντας σημαντικά την σπερματογένεση.
Σε βάθος χρόνου το μέγεθος του οργάνου μειώνεται και τελικά εμφανίζεται μείωση δυνατότητας τεκνοποίησης. Τα χαρακτηριστικά ευρήματα στο σπερμοδιάγραμμα ασθενών με κιρσοκήλη είναι η ολιγοσπερμία η ασθενοσπερμία (μειωμένη κινητικότητα ) και η τερατοσπερμία (αύξηση του ποσοστού ανώμαλων μορφών).
Επειδή η κιρσοκήλη συνήθως δεν προκαλεί συμπτώματα και συχνά ανακαλύπτεται κατά τη διάρκεια μιας αξιολόγησης της για τεκνοποίηση κατά τη φυσική εξέταση ρουτίνας, εάν υπάρξει πόνος ή πρήξιμο στο όσχεο ή ανακαλυφθεί μια μάζα στο όσχεο, θα πρέπει να επικοινωνήσετε με το γιατρό σας. Ορισμένες καταστάσεις μπορεί να προκαλέσουν διόγκωση οσχέου ή μάζα ή πόνο , μερικές από τις οποίες απαιτούν άμεση αντιμετώπιση.
Διάγνωση της κιρσοκήλης
Η φυσική εξέταση αποτελεί τον την σημαντικότερη εξέταση στη διάγνωση της κιρσοκήλης. Επισκοπείται αρχικά το όσχεο για την εκτίμηση του μεγέθους των γεννητικών οργάνων, την ύπαρξη ορατών κιρσοειδώς διατεταμένων φλεβών, καθώς και την ύπαρξη άλλης παθολογίας (δερματικών βλαβών κλπ.).
Στη συνέχεια ακολουθεί ψηλάφηση για την εκτίμηση και πάλι του μεγέθους καθώς και της σύστασής τους, όπως και οι σπερματικοί τόνοι για τον έλεγχο ψηλαφητής κιρσοκήλης και της εκτίμησης του βαθμού αυτής. Η εξέταση γίνεται σε ύπτια και σε όρθια θέση, καθώς και με δοκιμασία Valsava. Μία καλή φυσική εξέταση μπορεί ενδεχομένως και να καλύψει εξ’ ολοκλήρου τη διάγνωση και σταδιοποίηση μιας κλινικά εμφανούς κιρσοκήλης.
Το απλό υπερηχογράφημα οσχέου μπορεί να μας δώσει στοιχεία για την ομοιογένεια του παρεγχύματος του οργάνου και να θέσει τη διάγνωση πιθανής νεοπλασίας, ενώ μπορεί να μας δώσει και ακριβείς μετρήσεις του μεγέθους των οργάνων, που μπορεί να χρησιμεύσουν και για μελλοντικές συγκρίσεις. Με το έγχρωμο Doppler θα γίνει επιβεβαίωση μιας αμφίβολης περίπτωσης, ενώ θα διαγνωσθεί και η υποκλινική κιρσοκήλη. Για να τεθεί η διάγνωση της κιρσοκήλης θα πρέπει να ανεβρεθούν περισσότερες από 2 φλέβες με διάμετρο πάνω από 3 mm και παλινδρόμηση σε δοκιμασία Valsava.
Βεβαίως θα πρέπει να γίνεται σε κάθε άνδρα με κιρσοκήλη όλος ο βασικός έλεγχος της μειωμένης δυνατότητας τεκνοποίησης, που θα περιλαμβάνει πλήρη, λεπτομερή φυσική εξέταση, γενική αίματος, έλεγχο ηπατικής βιοχημείας και νεφρικής λειτουργίας, γλυκόζη, έλεγχο LH, FSH, τεστοστερόνης, προλακτίνης, έλεγχο θυρεοειδούς και ενδεχομένως GnRH test.
Η αμφοτερόπλευρη κιρσοκήλη ή η δεξιά κιρσοκήλη θα πρέπει πάντα να ελέγχεται για ανάπτυξη σημαντικότερων αιτιών απόφραξης των φλεβών πέρα από την ανατομική αιτία, λόγω πιθανότητα οπισθοπεριτοναϊκής ίνωσης, ανάπτυξης νεοπλασιών κλπ.
Η κιρσοκήλες ταξινομούνται σε :
- Μικρή ή βαθμού I. Γίνεται ορατή μετά από δοκιμασία Valsava.
- Μέτρια ή βαθμού ΙΙ. Είναι ψηλαφητή, χωρίς τη δοκιμασία Valsava.
- Μεγάλη ή βαθμού ΙΙΙ. Ορατή σαν χωροκατακτητική εξεργασία στο όσχεο.
Θεραπεία της κιρσοκήλης
Η θεραπεία είναι χειρουργική και συνίσταται στην απολίνωση της έσω σπερματικής φλέβας σε υψηλότερο επίπεδο, ώστε να σταματήσει η παλινδρόμηση και η στάση του αίματος .
Εγχειρήσεις
- Εγχείρηση Ivavissevich: Γίνεται απολίνωση των σπερματικών φλεβών μέσα από βουβωνική προσπέλαση
- Palomo εγχείρηση: Απολίνωση σπερματικών αγγείων στον οπισθοπεριτοναϊκό χώρο, πάνω από το έσω βουβωνικό στόμιο.
- Λαπαροσκοπική επέμβαση κιρσοκήλης.
Λαπαροσκοπική αντιμετώπιση κιρσοκήλης
Η λαπαροσκοπική χειρουργική θεραπεία της κιροσκήλης θεωρείται σημαντική και εξαιρετικά αποτελεσματική επέμβαση για την λύση του προβλήματος διότι:
- Υπάρχει ταχύτατη και εξαιρετικά εύκολη χωρίς επιπλοκές ανεύρεση του στελέχους ή των στελεχών των σπερματικών φλεβών κατά την κάθοδο αυτών εξωπεριτοναϊκά, προ της εισόδου τους στο έσω βουβωνικό στόμιο.
- Δεν υφίστανται επιπλοκές από τραυματισμούς νεύρων (πχ λαγονοϋπογάστριο) και από τραυματισμό ή απολίνωση της αρτηρίας των οργάνων, λόγω του ότι η ανεύρεση είναι πολύ ευκολότερη σε εκείνη την θέση αλλά και η μεγέθυνση είναι πολύ μεγαλύτερη του γυμνού οφθαλμού.
- Η επέμβαση είναι εξαιρετικά απλή και απόλυτα ενδεικνυόμενη σε αμφοτερόπλευρη κιρσοκήλη.
- Μπορεί να συνδυασθεί εξαιρετικά μαζί με άλλη λαπαροσκοπική επέμβαση, π.χ. βουβωνοκήλη, χολοκυστεκτομή, σκωληκοειδεκτομή. κλπ
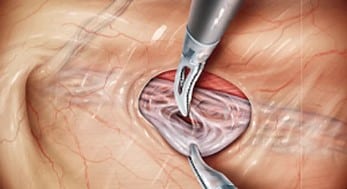
Η λαπαροσκοπική επέμβαση γίνεται με τρεις μικρές τομές των 5 χιλιοστών στο δέρμα, δεν έχει μετεγχειρητικό άλγος, απαιτεί λίγο χρόνο, και η νοσηλεία μπορεί να γίνει σε ημερήσια βάση.
Πλεονεκτήματα της λαπαροσκόπησης — πηγές
- Άριστη ενδοκοιλιακή ορατότητα & αντιμετώπιση πολλαπλών κλάδων
Η LVL προσφέρει εύκολη αναγνώριση και απολίνωση πολλαπλών φλεβικών κλάδων υψηλά, κάτι που είναι ιδιαίτερα χρήσιμο σε σύνθετα ανατομικά μοτίβα. Συστηματικές ανασκοπήσεις/μετα-αναλύσεις αναφέρουν συγκρίσιμα αποτελέσματα με άλλες τεχνικές όταν η τεχνική εκτελείται σωστά. PMC - Αμφοτερόπλευρη κιρσοκήλη: μία αναισθησία, συμμετρική πρόσβαση
Η LVL θεωρείται ιδιαίτερα βολική για ταυτόχρονη απολίνωση και των δύο πλευρών στο ίδιο χειρουργείο, κάτι που παραδοσιακά καταγράφεται ως σαφές πρακτικό πλεονέκτημα της λαπαροσκόπησης. PubMed+1 - Συνδυασμός με άλλη λαπαροσκοπική πράξη
Όταν ο ασθενής χρειάζεται και άλλη λαπαροσκοπική επέμβαση (π.χ. κήλη), η LVL επιτρέπει ενιαία αναισθησία και προσπέλαση, με προφανές όφελος στη συνολική ταλαιπωρία/ανάρρωση. (Συμπέρασμα που αναφέρεται συστηματικά σε κλινικές σειρές/ανασκοπήσεις.) PMC - Μείωση υδροκήλης με “lymphatic-sparing” τεχνική
Το ιστορικά υψηλότερο ρίσκο υδροκήλης μετά από “mass ligation” LVL πέφτει δραστικά όταν διατηρούνται τα λεμφαγγεία (lymphatic-sparing): π.χ. 4.5% vs 43.3% σε μακροχρόνια σειρά (LSLV vs Palomo-τύπου λαπαροσκοπική), ενώ και νεότερες σειρές/παιδιατρικές μελέτες δείχνουν σημαντική μείωση υδροκήλης με lymphatic-sparing. PubMed+1 - Λειτουργικά αποτελέσματα & σπέρμα: βελτίωση σε επιλεγμένους
Δεδομένα (retrospective/σειρές) δείχνουν βελτιώσεις σε σπερμοδιάγραμμα μετά από LVL, σε ποσοστά κλινικά σημαντικά—με την αυτονόητη ετερογένεια ανά μελέτη και κέντρο. urotoday.com+1 - Χειρουργικός χρόνος/νοσηλεία
Παλαιότερες συγκρίσεις έδειξαν συντομότερους χρόνους και λιγότερα «αρνητικά» συμβάματα για LVL σε επιλεγμένα πλαίσια (π.χ. διπλή νόσος), αν και αυτό δεν επιβεβαιώνεται ομοιόμορφα σε όλες τις σύγχρονες μετα-αναλύσεις (σημαντική επίδραση καμπύλης μάθησης). ScienceDirect+1
Μετεγχειρητικές Οδηγίες>
Μετεγχειρητικές οδηγίες (λαπαροσκόπηση)
- Πόνος/οίδημα: παγοθεραπεία 10–15′ x 3–4/ημέρα τις πρώτες 48–72 ώρες, ανάρτηση οσχέου (σφιχτό boxer/jockstrap) για υποστήριξη. ΜΣΑΦ/παυσίπονα όπως έχουν συνταγογραφηθεί.
- Τραύματα/υγιεινή: ντους μετά τις 24–48 ώρες, ήπιο στέγνωμα· αποφύγετε μπανιέρα/θάλασσα/πισίνα ~2 εβδομάδες. Παρακολουθήστε για ερυθρότητα, πύον, επιδείνωση πόνου/πυρετό.
- Δραστηριότητες: περπάτημα από την 1η ημέρα. Άρσεις >5–10 kg & έντονη άσκηση: αποφύγετε 2 εβδομάδες· ποδήλατο/«straddle» αποφύγετε ~4 εβδομάδες. Οδήγηση μετά την επίδραση της αναισθησίας και χωρίς ισχυρά αναλγητικά. Επιστροφή γραφείου: 3–7 ημέρες, χειρωνακτική εργασία: 2–3 εβδομάδες.
- Σεξουαλική δραστηριότητα: συνήθως μετά 1–2 εβδομάδες, όταν το επιτρέπει ο πόνος/οίδημα.
- Επανεξέταση: 7–10 ημέρες για έλεγχο τραυμάτων και 6–8 εβδομάδες για κλινικό έλεγχο.
- Πότε να καλέσει ο ασθενής άμεσα: πυρετός >38°C, προοδευτικό οίδημα/έντονος πόνος, εκροή πύου, αύξηση μεγέθους οσχέου (υδροκήλη) ή έντονη ερυθρότητα. (Η σύγχρονη lymphatic-sparing τεχνική μειώνει σημαντικά την υδροκήλη έναντι παλαιότερων Palomo-τύπου).
Παρακολούθηση σπέρματος – τι λένε οι οδηγίες
- EAU (Male Infertility): προτείνει σπερμοδιάγραμμα 3–6 μήνες μετά την επέμβαση (αντιστοιχεί σε 1–2 κύκλους σπερματογένεσης) και κατόπιν ανά 3 μήνες έως 12 μήνες όταν ο στόχος είναι η τεκνοποίηση. Αν δεν υπάρχει σαφής βελτίωση έως 12 μήνες, σκεφτείτε επόμενα βήματα.
- AUA/ASRM (2024 amendment): χειρουργούμε κλινική κιρσοκήλη σε άνδρα με παθολογικό σπέρμα/υπογονιμότητα και χρησιμοποιούμε τα αποτελέσματα του σπερμοδιαγράμματος για τον περαιτέρω χειρισμό· δεν συστήνεται θεραπεία για υποκλινική κιρσοκήλη.
- Τι δείχνει η βιβλιογραφία για το timing: πολυάριθμες μελέτες/ανασκοπήσεις βρίσκουν μέγιστη/ουσιαστική βελτίωση στους ~3 μήνες, με μικρή ή καμία περαιτέρω αύξηση μετά τους 6 μήνες (υπάρχουν και σειρές που δείχνουν βελτίωση έως 12 μήνες—εξατομίκευση).
Συνοπτικά
Μετά την επέμβαση: παγοθεραπεία & στήριξη οσχέου τις πρώτες 48–72 ώρες, ντους μετά τις 24–48 ώρες, αποφυγή άρσεων >5–10 kg και έντονης άσκησης για 2 εβδομάδες (ποδήλατο 4 εβδομάδες), επάνοδος σε σεξουαλική δραστηριότητα συνήθως σε 1–2 εβδομάδες. Επανεξέταση 7–10 ημέρες και 6–8 εβδομάδες. Σπέρμα: 1ο σπερμοδιάγραμμα στους 3 μήνες, επανάληψη στους 6 μήνες· η κύρια βελτίωση καταγράφεται στα 3–6 μήνες. Αν ως τους 12 μήνες δεν υπάρχει ουσιαστικό όφελος, επανεκτιμούμε τη στρατηγική τεκνοποίησης με βάση τις οδηγίες EAU και AUA/ASRM.
Γεώργιος Σάμπαλης, MD — Γενικός Χειρουργός, Διευθυντής Γενικής, Λαπαροσκοπικής & Ρομποτικής Χειρουργικής στο Ιατρικό Κέντρο Αθηνών· Πρόεδρος ΕΕΕΧ (2023–2025). Έχει πολυετή εμπειρία σε ελάχιστα επεμβατικές τεχνικές κοιλίας και ιδιαίτερη ενασχόληση με τη λαπαροσκοπική απολίνωση κιρσοκήλης. Χρησιμοποιεί πρωτόκολλα artery/lymphatic-sparing και τυποποιημένη χαρτογράφηση κλάδων, με στόχο χαμηλά ποσοστά υδροκήλης/υποτροπής και γρήγορη επάνοδο. Η επιλογή τεχνικής γίνεται με σαφή ενημέρωση του ασθενούς και συνεργασία με ουρολόγο όπου ενδείκνυται, σύμφωνα με τα σύγχρονα κριτήρια ένδειξης. Κλείστε ραντεβού για εξατομικευμένο πλάνο θεραπείας.
